Ce n’est pas un syndrome de l’essuie-glace
Par Dr Stéphane Cascua le 3 novembre 2021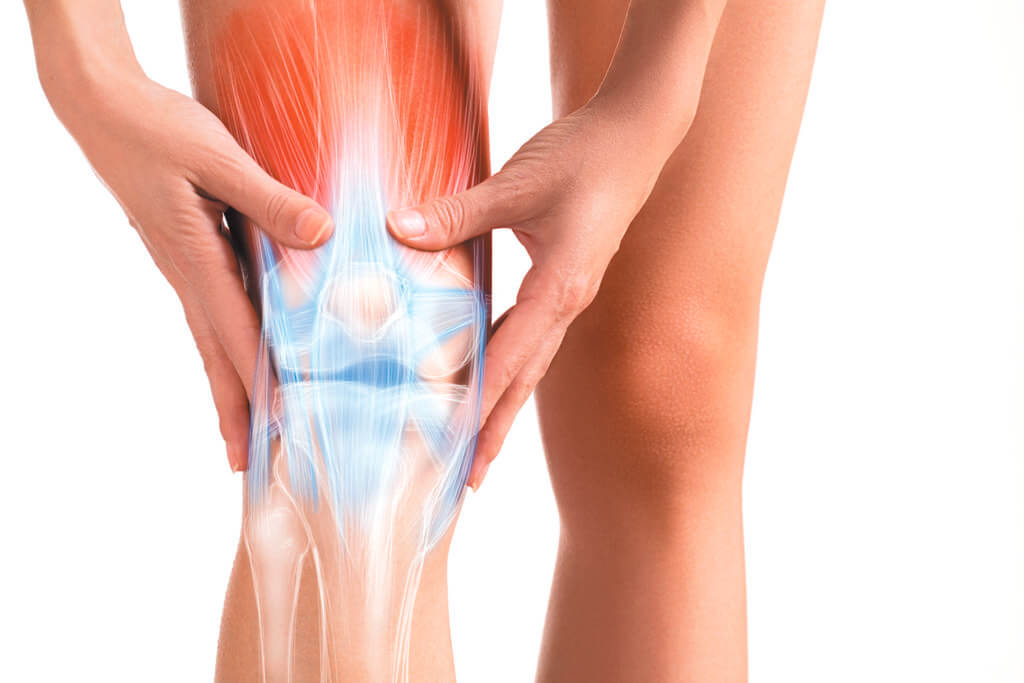
Les douleurs de la face externe du genou sont en grande majorité liées aux frottements d’un gros tendon sur le fémur, le fameux « syndrome de l’essuie-glace ». Mais pas toujours ! Si vos douleurs persistent malgré un traitement classique, vous faites peut être partie des cas atypiques !
Le syndrome de l’essuie-glace?
A la face externe du genou, il existe un gros tendon plat qui va du bassin jusqu’au tibia. Cette large bandelette porte le nom de « fascia lata ». Tout en haut, il se transforme en muscle. Devant, il devient le « tenseur de fascia lata »… on aurait presque pu le deviner ! Derrière, il correspond au « grand fessier superficiel ». Ces muscles et ce tendon ont pour mission de tirer sur le bassin quand la jambe opposée n’est pas en appui sur le sol.
Ainsi, le travail de cette chaîne musculo-tendineuse évite à votre buste de basculer de droite à gauche à chacune de vos foulées. Grâce à cette mécanique d’équilibration alternative, répétitive et permanente, vous ne ressemblez pas à un pantin désarticulé quand vous courez !
L’os de la cuisse, le fémur, présente à son extrémité inférieure un relief latéral qui peut venir frotter sur le fascia lata, notamment en cas de jambes arquées, d’affaissement des appuis ou d’augmentation inconsidérée du kilométrage. L’irritation locale est à l’origine d’une ampoule profonde appelée « bursite » qui devient rapidement douloureuse.
Classiquement, le traitement passe par des semelles ou une infiltration, par un travail de renforcement donnant plus de tonicité à votre foulée, par la révision de la charge d’entraînement et par plus de variété dans vos pratiques. Le mécanisme lésionnel qui dépend de l’appui sur une seule jambe et de la répétition du geste vous explique pourquoi cette blessure se nomme aussi : « Le genou du coureur ». En effet, elle n’existe pas à vélo, en elliptique ou en rameur ! Elle est presque absente dans les sports incluant des changements de direction comme le foot ou le tennis.
Voilà pourquoi j’aime dire à mes étudiants : « Toute douleur de la face externe du genou chez un coureur est un syndrome de l’essuie-glace… si vous ne craignez pas de vous tromper une fois sur dix ! »
La rotule est toujours suspecte !
Une souffrance articulaire de la rotule se présente souvent comme une douleur externe, notamment chez la joggeuse. En effet, si vous avez les jambes en X et un bassin relativement large, le gros muscle de la cuisse, le quadriceps, tire la rotule légèrement vers l’extérieur. De fait, ce petit os circulaire est comprimé de façon asymétrique dans le couloir osseux où il coulisse. Cette déviation est majorée si votre foulée est pronatrice et que votre pied s’écrase en rotation externe à chaque appui. Elle s’accentue encore si le point d’accrochage de la rotule sur le tibia est décalé vers l’extérieur et si le rail de glissement rotulien est insuffisamment creusé.
Ces anomalies morphologiques sont fréquemment associées et sont regroupées sous le nom de « dysplasie rotulienne ». Cette anatomie à risque est en partie d’origine génétique. Elle est également favorisée par le manque d’activité physique pendant la croissance, au moment où les os et les articulations se moulent et s’adaptent aux contraintes. En effet, les pressions mécaniques au cours de l’enfance écrasent la rotule dans son couloir et contribuent à creuser ce dernier et à stabiliser l’articulation.
UNE ROTULE FORCÉE RESSEMBLE À UN ESSUIE-GLACE
L’appui répété sur une seule jambe tend à donner une forme de () aux membres inférieurs. Les douleurs peuvent survenir à l’occasion d’un surmenage ponctuel : initiation à la course ou augmentation de la charge d’entraînement en vue d’une compétition. Dans ces circonstances, la fatigue de la cuisse altère la trajectoire de la rotule et aggrave l’irritation du cartilage. On parle de « rotule forcée ».
Le traitement passe par un réaménagement du programme d’entraînement associé à un reconditionnement très progressif à l’effort. On peut y adjoindre un peu de kinésithérapie afin que le quadriceps guide la rotule plus harmonieusement dans son couloir.
Il est également recommandé d’acquérir une foulée plus tonique avec un pied qui s’écrase moins vers l’extérieur ; une paire de semelles orthopédiques pourvues d’un soutien de voûte, réalisées par un podologue, va dans le même sens.
Des compléments alimentaires nourrissant le cartilage accompagnent avec pertinence cette stratégie mécanique. En cas d’irritation importante du cartilage associée à un gonflement du genou, une infiltration se révèle parfois opportune. Lorsque l’articulation reste sèche alors que la douleur est invalidante, c’est l’injection de plaquettes ou de lubrifiant biologique qui se montre plus adaptée. On parle respectivement de « PRP » et de « viscosupplémentation ».
Le ménisque externe vous joue des tours !
Au centre du genou, on trouve les ménisques. Ces structures en forme de croissant sont conçues pour favoriser l’emboîtement entre l’extrémité du fémur convexe et celle du tibia qui est plate. Les ménisques glissent et se décalent légèrement vers l’arrière au cours de la flexion du genou, préservant ainsi la congruence articulaire dans toutes les positions. Ils pivotent aussi un peu car le genou tourne de quelques degrés pendant l’extension.
Le ménisque situé à la face interne du genou sert plutôt d’axe de rotation alors que le ménisque externe se situe en périphérie et se déplace plus amplement. Ainsi, le ménisque interne s’abîme plus volontiers sur de brusques pivots, le ménisque externe se blesse lorsque vous répétez les mouvements de flexion et d’extension. De fait, la course à pied est pourvoyeuse de lésion du ménisque externe, notamment chez le compétiteur jeune et rapide. Là encore, renforcement et infiltration parviennent parfois à vous soulager. Néanmoins, la chirurgie finit souvent par être nécessaire. Si la fissure se situe en périphérie du ménisque, en zone vascularisée, il est louable de tenter une suture méniscale.
LE MÉNISQUE EXTERNE EST UNE BLESSURE DE COUREUR RAPIDE
Pour donner toutes ses chances à la cicatrisation, l’arrêt de la course et de l’entraînement intensif est de l’ordre de 4 à 6 mois. Quand la fissure est plus centrale, aucun vaisseau n’est présent pour reconstruire un tissu de jonction, la suture est sans intérêt et il faut enlever la petite languette qui gêne dans l’articulation. La reprise est plus rapide mais doit rester prudente. En effet, il est nécessaire que le cartilage s’adapte à un surcroît de travail provoqué par le manque d’amortisseur. Cette fois, il faut patienter 2 à 3 mois.
Votre péroné se décale
À la face externe du genou, le péroné vient au contact du tibia. Le premier n’est qu’un os stabilisateur, il est sur le côté et ne supporte aucun poids. En revanche, il se comporte comme un axe de rotation, vestige de notre passé arboricole où nous attrapions les branches en faisant pivoter nos pieds. Bipède depuis 6 millions d’années, nos membres inférieurs ont gagné en stabilité et perdu en mobilité.
Nos membres supérieurs ont conservé cette capacité à faire tourner nos avant-bras, on parle de « pronosupination ». À la face externe du genou, l’articulation entre le péroné et le tibia est appelée « péronéo-tibiale supérieure » ou PTS. Elle assure encore un peu de rotation mais pas trop… entre quadrupédie et bipédie sont cœur balance… Ainsi un appui avec changement de direction peut-il forcer ses capacités de rotation. Sa membrane se déchire, c’est une entorse de la PTS. À moins que le péroné se déplace légèrement et reste coincé, c’est la « subluxation ».
Ce phénomène peut également se produire à l’occasion d’une entorse de cheville. Au cours de ce traumatisme, le ligament de la cheville tire sur le péroné et provoque un léger glissement de ce dernier qui, bien évidemment, se répercute au sommet de cet os long ! Vous l’avez compris, cette blessure survient plus volontiers chez le traileur qui dévale les pentes entre les ornières, les pierres et les racines.
En cas de déplacement léger, les techniques ostéopathiques font des merveilles. Attention, dans ces circonstances et en cas de simple entorse de la PTS, la membrane articulaire doit prendre le temps de cicatriser. La course lente sur terrain régulier peut être reprise entre 7 et 10 jours. Une petite circulaire de strap étroite et pas trop serrée, placée juste sous la tête du péroné, peut contribuer à sa stabilisation. Crapahuter en terrain difficile nécessite souvent 3 à 6 semaines.
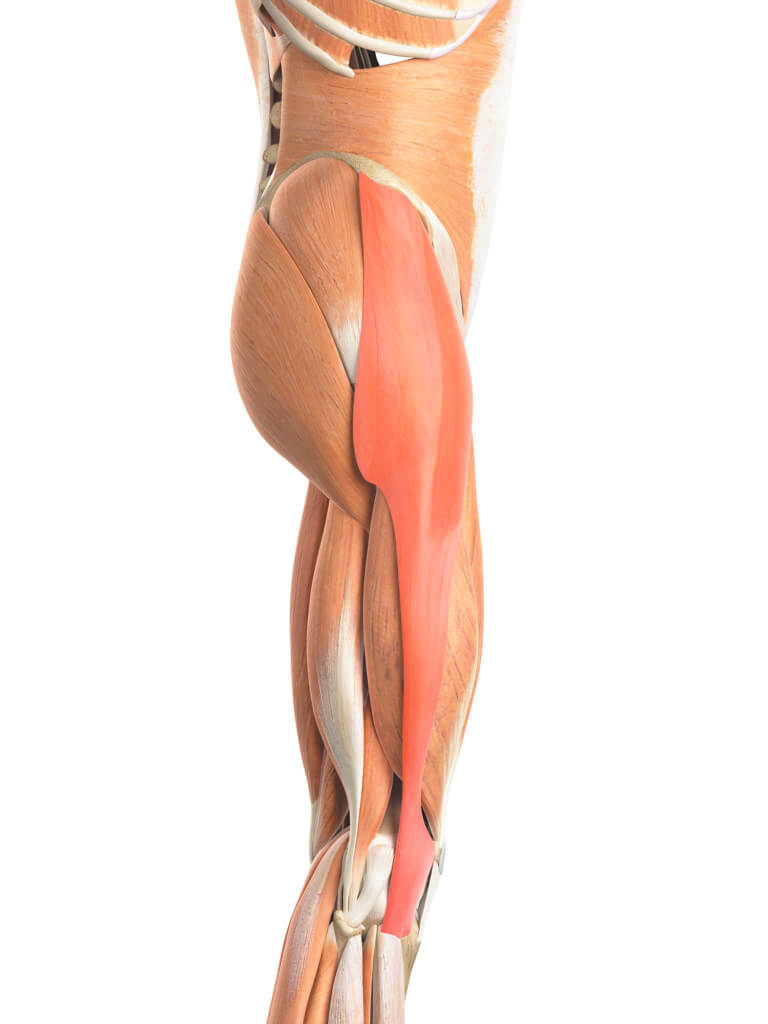
Vous tirez sur votre biceps !
Il existe aussi un biceps dans la jambe. En anatomie comparée, il ressemble à son jumeau du membre supérieur. En haut, il s’accroche sur le bassin et sur le fémur alors que son frère s’insère sur l’omoplate et l’humérus. En bas, tous deux adhèrent aux petits os stabilisateur et rotateur, respectivement le péroné et le radius. Le biceps du membre inférieur plie le genou et le fait tourner légèrement vers l’extérieur. Celui du bras fléchit le coude et met la paume de la main vers le haut. Le biceps de la jambe remplit également un rôle de hauban latéral. Comme le fascia lata du syndrome de l’essuie-glace, il évite que les jambes ne soient trop arquées au cours de la prise d’appui.
De fait, si vous avez les membres inférieurs en forme de parenthèses (), il lui arrive de souffrir de tendinite. De façon plus anecdotique, cette blessure survient parfois à l’occasion d’un changement de semelles correctrices, désormais équipées d’un soutien de voûte plantaire trop volumineux.
Ces circonstances engendrent parfois des contractures des muscles stabilisant la cheville, les péroniers latéraux. La douleur peut alors remonter sur tout le corps musculaire, juste sous le genou et laisser penser à un syndrome de l’essuie-glace. Le traitement habituel de la tendinite du biceps est une paire de semelles pourvues de bandelettes externes qui font rentrer légèrement les genoux.
Cette prescription peut s’accompagner de compléments nutritionnels et d’un peu de kinésithérapie destinée à accompagner la récupération du tendon. Plus rarement, le biceps souffre un peu au-dessus du genou, à la jonction entre le tendon et le muscle. Il s’agit du site privilégié des claquages du biceps qui surviennent volontiers à l’occasion d’une séance de fractionné ou de côte. Là encore, rééducation et compléments nutritionnels se révèlent efficaces, idéalement associés à la poursuite de l’activité sous le seuil douloureux.
Fracture de fatigue du compartiment externe
Tous les os peuvent être victimes de fracture de fatigue ! Cette lésion correspond à une réelle fissure osseuse complète mais progressive d’une zone soumise à des microtraumatismes répétés. Le mécanisme est comparable à la torsion itérative d’un fil de fer qui finit inévitablement par se rompre.
Les fractures de fatigue plus classiques surviennent chez le coureur et se localisent dans les petits os du pied, dans le talon ou dans le tibia. Mais il faut y penser systématiquement quels que soient l’endroit et la discipline sportive. Par exemple, les golfeurs enchaînant les swings au practice peuvent être victimes de fracture de fatigue… de côte ! De fait, de façon moins classique, la course à pied peut engendrer des fractures de fatigue du compartiment externe du genou.
TOUS LES OS PEUVENT ÊTRE VICTIMES DE FRACTURE DE FATIGUE
Il est à noter qu’elles se produisent aussi en randonnée chez des patients plus âgés victimes d’ostéoporose. Les rhumatologues parlent de « nécrose du condyle externe fémoral » reconnaissable à la radio par sa texture très dense et très blanche. Cependant, il s’agit d’une authentique fracture de fatigue dont le trait est bien visible lorsqu’elle est diagnostiquée précocement sur l’IRM.
Chez le coureur plus jeune, elle se localise également sur la partie haute du tibia appelée « plateau tibial ». Ces lésions osseuses peuvent être confondues avec un « syndrome de l’essuie-glace » car elles se déclarent dans des circonstances voisines, à savoir une pratique récente ou un accroissement rapide du kilométrage. Ainsi, lorsque le tableau est atypique, une IRM est opportune pour corriger un diagnostic hâtif fondé sur un argument de fréquence.
Le traitement ne comporte pas d’immobilisation ou de décharge strictes. Au contraire, il serait inapproprié d’aggraver le déconditionnement osseux à l’origine même de cette blessure. Aussi faut-il préserver une activité physique juste en deçà du seuil douloureux afin de préserver la densité osseuse. Pour cela, vélo, elliptique, marche avec bâtons puis trottinement constituent la progression adaptée sur environ 3 à 4 mois. Des compléments nutritionnels à visée osseuse s’y adjoignent en synergie : vitamine D, calcium, silicium, consoude, etc.
Vous aimerez aussi...
Magazine en ligne
Instagram
![👶🤰 Sport et grossesse : stop aux idées reçues !
On t’a déjà dit qu’il fallait arrêter tout sport dès le test positif ? Pourtant, la science prouve le contraire !
💡 Une activité physique adaptée aide à mieux vivre la grossesse et facilite même l’accouchement.
Mais quels sports pratiquer ? À quelle intensité ? Quels risques éviter ?
On répond à toutes tes questions dans notre dernier article ! 🔥
📖 Retrouve notre article complet sur www.docdusport.com(lien dans la bio)
#GrossesseEtSport #SportiveEnceinte #SantéMaternelle]() 👶🤰 Sport et grossesse : stop aux idées reçues ! On t’a déjà dit qu’il fallait arrêter tout sport dès le test positif ? Pourtant, la science prouve le contraire ! 💡 Une activité physique adaptée aide à mieux vivre la grossesse et facilite même l’accouchement. Mais quels sports pratiquer ? À quelle intensité ? Quels risques éviter ? On répond à toutes tes questions dans notre dernier article ! 🔥 📖 Retrouve notre article complet sur www.docdusport.com(lien dans la bio) #GrossesseEtSport #SportiveEnceinte #SantéMaternelle2 semaines ago
👶🤰 Sport et grossesse : stop aux idées reçues ! On t’a déjà dit qu’il fallait arrêter tout sport dès le test positif ? Pourtant, la science prouve le contraire ! 💡 Une activité physique adaptée aide à mieux vivre la grossesse et facilite même l’accouchement. Mais quels sports pratiquer ? À quelle intensité ? Quels risques éviter ? On répond à toutes tes questions dans notre dernier article ! 🔥 📖 Retrouve notre article complet sur www.docdusport.com(lien dans la bio) #GrossesseEtSport #SportiveEnceinte #SantéMaternelle2 semaines ago![👉 Ton enfant se plaint d’une douleur au talon ? Pas de panique, il s’agit peut-être de la maladie de Sever, une douleur de croissance courante chez les jeunes sportifs. La bonne nouvelle ? Pas besoin d’arrêter le sport, mais il faut adapter l’activité ! 🏃♂️💪
Le @docteurstephanecascua t’explique tout : causes, solutions et sports à privilégier. 🔍👇
🔗 Lien vers l’article à retrouver en bio
Tu connais un enfant concerné ? Identifie ses parents en commentaire ! ⬇️]() 👉 Ton enfant se plaint d’une douleur au talon ? Pas de panique, il s’agit peut-être de la maladie de Sever, une douleur de croissance courante chez les jeunes sportifs. La bonne nouvelle ? Pas besoin d’arrêter le sport, mais il faut adapter l’activité ! 🏃♂️💪 Le @docteurstephanecascua t’explique tout : causes, solutions et sports à privilégier. 🔍👇 🔗 Lien vers l’article à retrouver en bio Tu connais un enfant concerné ? Identifie ses parents en commentaire ! ⬇️3 semaines ago
👉 Ton enfant se plaint d’une douleur au talon ? Pas de panique, il s’agit peut-être de la maladie de Sever, une douleur de croissance courante chez les jeunes sportifs. La bonne nouvelle ? Pas besoin d’arrêter le sport, mais il faut adapter l’activité ! 🏃♂️💪 Le @docteurstephanecascua t’explique tout : causes, solutions et sports à privilégier. 🔍👇 🔗 Lien vers l’article à retrouver en bio Tu connais un enfant concerné ? Identifie ses parents en commentaire ! ⬇️3 semaines ago![@DrMichelCymes : "Ne pas faire d'activité physique peut tuer..."
En tant que médecin et ambassadeur santé de Paris 2024, Michel Cymes se bat pour que le sport devienne une priorité pour tous les Français, en particulier les seniors.
Dans notre interview, il explique :
- Pourquoi les médecins doivent être plus proactifs sur l'activité physique.
- Les bienfaits incroyables du sport sur le cerveau, les os et les muscles.
- Comment adapter sa pratique sportive en vieillissant (il donne l'exemple !).
Un message essentiel pour vivre plus longtemps et en meilleure santé. Lisez l'interview complète dans notre dernier article [Lien dans la bio]
#bienetre #sante #sport #vieillissement #prevention #medecine #activitéphysique #seniors #MichelCymes #Paris2024 #conseilsanté]() @DrMichelCymes : "Ne pas faire d'activité physique peut tuer..." En tant que médecin et ambassadeur santé de Paris 2024, Michel Cymes se bat pour que le sport devienne une priorité pour tous les Français, en particulier les seniors. Dans notre interview, il explique : - Pourquoi les médecins doivent être plus proactifs sur l'activité physique. - Les bienfaits incroyables du sport sur le cerveau, les os et les muscles. - Comment adapter sa pratique sportive en vieillissant (il donne l'exemple !). Un message essentiel pour vivre plus longtemps et en meilleure santé. Lisez l'interview complète dans notre dernier article [Lien dans la bio] #bienetre #sante #sport #vieillissement #prevention #medecine #activitéphysique #seniors #MichelCymes #Paris2024 #conseilsanté4 semaines ago
@DrMichelCymes : "Ne pas faire d'activité physique peut tuer..." En tant que médecin et ambassadeur santé de Paris 2024, Michel Cymes se bat pour que le sport devienne une priorité pour tous les Français, en particulier les seniors. Dans notre interview, il explique : - Pourquoi les médecins doivent être plus proactifs sur l'activité physique. - Les bienfaits incroyables du sport sur le cerveau, les os et les muscles. - Comment adapter sa pratique sportive en vieillissant (il donne l'exemple !). Un message essentiel pour vivre plus longtemps et en meilleure santé. Lisez l'interview complète dans notre dernier article [Lien dans la bio] #bienetre #sante #sport #vieillissement #prevention #medecine #activitéphysique #seniors #MichelCymes #Paris2024 #conseilsanté4 semaines ago![Les femmes jonglent entre travail et famille… Les sportives, elles, en ajoutent un troisième : l’entraînement ! Mais à vouloir tout mener de front avec perfection, on finit par s’épuiser. 😰
👉 Pourquoi viser "juste bien" est souvent plus efficace que la perfection ?
👉 Comment trouver l’équilibre entre sport, vie pro et perso sans s’épuiser ?
@docteurstephanecascua, médecin du sport, vous explique pourquoi trop d’exigence peut être délétère et vous donne les clés pour performer sans s’effondrer. 💡💪
👉 Vous êtes une femme sportive active, qui jongle entre sa vie professionnelle, sa vie familiale et son entraînement sportif, notre article à découvrir sur docdusport.com est fait pour vous ! [lien dans la bio]
#SportEtVie #ÉquilibreDeVie #PerformanceSansÉpuisement #SportAuFéminin]() Les femmes jonglent entre travail et famille… Les sportives, elles, en ajoutent un troisième : l’entraînement ! Mais à vouloir tout mener de front avec perfection, on finit par s’épuiser. 😰 👉 Pourquoi viser "juste bien" est souvent plus efficace que la perfection ? 👉 Comment trouver l’équilibre entre sport, vie pro et perso sans s’épuiser ? @docteurstephanecascua, médecin du sport, vous explique pourquoi trop d’exigence peut être délétère et vous donne les clés pour performer sans s’effondrer. 💡💪 👉 Vous êtes une femme sportive active, qui jongle entre sa vie professionnelle, sa vie familiale et son entraînement sportif, notre article à découvrir sur docdusport.com est fait pour vous ! [lien dans la bio] #SportEtVie #ÉquilibreDeVie #PerformanceSansÉpuisement #SportAuFéminin4 semaines ago
Les femmes jonglent entre travail et famille… Les sportives, elles, en ajoutent un troisième : l’entraînement ! Mais à vouloir tout mener de front avec perfection, on finit par s’épuiser. 😰 👉 Pourquoi viser "juste bien" est souvent plus efficace que la perfection ? 👉 Comment trouver l’équilibre entre sport, vie pro et perso sans s’épuiser ? @docteurstephanecascua, médecin du sport, vous explique pourquoi trop d’exigence peut être délétère et vous donne les clés pour performer sans s’effondrer. 💡💪 👉 Vous êtes une femme sportive active, qui jongle entre sa vie professionnelle, sa vie familiale et son entraînement sportif, notre article à découvrir sur docdusport.com est fait pour vous ! [lien dans la bio] #SportEtVie #ÉquilibreDeVie #PerformanceSansÉpuisement #SportAuFéminin4 semaines ago!["Notre corps nous fournit gratuitement un remède, allons le chercher !" - @majormouvement
Dans une interview passionnante, Grégoire, alias Major Mouvement, partage son expertise pour aider les seniors (et pas que!) à prendre soin de leur santé et à se sentir mieux. Kinésithérapeute et auteur du livre "8 piliers pour rester jeune le plus longtemps possible", il déconstruit les idées reçues sur la douleur et le vieillissement.
👉 Découvrez :
- Comment mieux appréhender la douleur grâce aux neurosciences.
- Les 8 piliers essentiels pour bien vieillir (l'état d'esprit est primordial !).
- Pourquoi l'activité physique est votre meilleure alliée (et comment la pratiquer sans risque).
Prêt à reprendre votre santé en main ? Lisez l'interview complète dans notre nouvel article (lien dans la bio)
#bienetre #sante #seniors #vieillissement #kine #activitéphysique #douleur #neurosciences #conseilsanté #MajorMouvement #Marabout]() "Notre corps nous fournit gratuitement un remède, allons le chercher !" - @majormouvement Dans une interview passionnante, Grégoire, alias Major Mouvement, partage son expertise pour aider les seniors (et pas que!) à prendre soin de leur santé et à se sentir mieux. Kinésithérapeute et auteur du livre "8 piliers pour rester jeune le plus longtemps possible", il déconstruit les idées reçues sur la douleur et le vieillissement. 👉 Découvrez : - Comment mieux appréhender la douleur grâce aux neurosciences. - Les 8 piliers essentiels pour bien vieillir (l'état d'esprit est primordial !). - Pourquoi l'activité physique est votre meilleure alliée (et comment la pratiquer sans risque). Prêt à reprendre votre santé en main ? Lisez l'interview complète dans notre nouvel article (lien dans la bio) #bienetre #sante #seniors #vieillissement #kine #activitéphysique #douleur #neurosciences #conseilsanté #MajorMouvement #Marabout1 mois ago
"Notre corps nous fournit gratuitement un remède, allons le chercher !" - @majormouvement Dans une interview passionnante, Grégoire, alias Major Mouvement, partage son expertise pour aider les seniors (et pas que!) à prendre soin de leur santé et à se sentir mieux. Kinésithérapeute et auteur du livre "8 piliers pour rester jeune le plus longtemps possible", il déconstruit les idées reçues sur la douleur et le vieillissement. 👉 Découvrez : - Comment mieux appréhender la douleur grâce aux neurosciences. - Les 8 piliers essentiels pour bien vieillir (l'état d'esprit est primordial !). - Pourquoi l'activité physique est votre meilleure alliée (et comment la pratiquer sans risque). Prêt à reprendre votre santé en main ? Lisez l'interview complète dans notre nouvel article (lien dans la bio) #bienetre #sante #seniors #vieillissement #kine #activitéphysique #douleur #neurosciences #conseilsanté #MajorMouvement #Marabout1 mois ago![🔥 Envie de bouger mieux et de garder un corps souple et tonique ? 🔥
Voici une routine d’entretien spéciale Seniors signée @julieferrez_officiel ! Testée et approuvée par ceux qui la pratiquent régulièrement. ✅
💡 Comment l’adopter ?
📌 Enchaînez ces exercices pendant une balade ou chaque matin pour bien démarrer la journée.
📌 La clé 🔑 : la régularité ! Plus vous répétez, plus vous gagnerez en souplesse, équilibre et tonicité.
👟 Les exercices :
1️⃣ Mobilité des épaules & posture : ouvrez et fermez les coudes pour assouplir le haut du corps. 🔄 (10x)
2️⃣ Montées de genoux : engagez votre sangle abdominale et boostez votre équilibre ! 🦵(10-16x)
3️⃣ Mobilité hanches & lombaires : ouvrez vos genoux pour protéger le dos et renforcer les hanches. 🏋️♀️ (10x/jambe)
4️⃣ Renforcement cuisses & dos : la chaise contre le mur, bras levés, sans hausser les épaules. 🪑(6-10x)
5️⃣ Abdos & équilibre : pédalez debout en contrôlant bien le mouvement. 🚴♀️ (10x/jambe)
✨ Un corps en mouvement, c’est un corps en pleine forme ! ✨
🔁 Enregistrez ce post pour votre prochaine séance et partagez-le à une personne qui veut rester en forme ! 💙
#BienÊtre #SeniorsEnForme #Mobilité #RenforcementMusculaire #RoutineSanté]() 🔥 Envie de bouger mieux et de garder un corps souple et tonique ? 🔥 Voici une routine d’entretien spéciale Seniors signée @julieferrez_officiel ! Testée et approuvée par ceux qui la pratiquent régulièrement. ✅ 💡 Comment l’adopter ? 📌 Enchaînez ces exercices pendant une balade ou chaque matin pour bien démarrer la journée. 📌 La clé 🔑 : la régularité ! Plus vous répétez, plus vous gagnerez en souplesse, équilibre et tonicité. 👟 Les exercices : 1️⃣ Mobilité des épaules & posture : ouvrez et fermez les coudes pour assouplir le haut du corps. 🔄 (10x) 2️⃣ Montées de genoux : engagez votre sangle abdominale et boostez votre équilibre ! 🦵(10-16x) 3️⃣ Mobilité hanches & lombaires : ouvrez vos genoux pour protéger le dos et renforcer les hanches. 🏋️♀️ (10x/jambe) 4️⃣ Renforcement cuisses & dos : la chaise contre le mur, bras levés, sans hausser les épaules. 🪑(6-10x) 5️⃣ Abdos & équilibre : pédalez debout en contrôlant bien le mouvement. 🚴♀️ (10x/jambe) ✨ Un corps en mouvement, c’est un corps en pleine forme ! ✨ 🔁 Enregistrez ce post pour votre prochaine séance et partagez-le à une personne qui veut rester en forme ! 💙 #BienÊtre #SeniorsEnForme #Mobilité #RenforcementMusculaire #RoutineSanté1 mois ago
🔥 Envie de bouger mieux et de garder un corps souple et tonique ? 🔥 Voici une routine d’entretien spéciale Seniors signée @julieferrez_officiel ! Testée et approuvée par ceux qui la pratiquent régulièrement. ✅ 💡 Comment l’adopter ? 📌 Enchaînez ces exercices pendant une balade ou chaque matin pour bien démarrer la journée. 📌 La clé 🔑 : la régularité ! Plus vous répétez, plus vous gagnerez en souplesse, équilibre et tonicité. 👟 Les exercices : 1️⃣ Mobilité des épaules & posture : ouvrez et fermez les coudes pour assouplir le haut du corps. 🔄 (10x) 2️⃣ Montées de genoux : engagez votre sangle abdominale et boostez votre équilibre ! 🦵(10-16x) 3️⃣ Mobilité hanches & lombaires : ouvrez vos genoux pour protéger le dos et renforcer les hanches. 🏋️♀️ (10x/jambe) 4️⃣ Renforcement cuisses & dos : la chaise contre le mur, bras levés, sans hausser les épaules. 🪑(6-10x) 5️⃣ Abdos & équilibre : pédalez debout en contrôlant bien le mouvement. 🚴♀️ (10x/jambe) ✨ Un corps en mouvement, c’est un corps en pleine forme ! ✨ 🔁 Enregistrez ce post pour votre prochaine séance et partagez-le à une personne qui veut rester en forme ! 💙 #BienÊtre #SeniorsEnForme #Mobilité #RenforcementMusculaire #RoutineSanté1 mois ago![📢 Le ski, bien plus qu’un sport : un entraînement pour ton équilibre ! 🎿🔥
Tu pensais que le ski, c’était juste descendre des pistes en s’amusant ? Détrompe-toi ! C’est aussi un entraînement incroyable pour ton équilibre et ta coordination. 🏂💡
🔹 Pourquoi c’est important ?
Que tu sois un(e) skieur(se) confirmé(e) ou débutant(e), chaque descente mobilise trois systèmes clés :
✅ La proprioception : ressentir les mouvements de ton corps
✅ Le système vestibulaire : gérer ton équilibre et tes accélérations
✅ La vision : anticiper et ajuster tes appuis
🔹 Un vrai boost pour ton corps et ton mental !
🔥 Skier, c’est apprendre à gérer les déséquilibres pour mieux avancer (comme un bébé qui fait ses premiers pas 👶).
🔥 Ça développe aussi ta réactivité, ta concentration et même ta gestion du stress (parce que dompter une pente raide, c’est aussi mental ! 🏔️).
💡 Envie d’améliorer ton équilibre sur les skis ?
➡️ Essaye de skier sur une jambe ou les yeux fermés sur une pente douce (accompagné bien sûr 😉).
🏂 Envie d'en savoir plus, découvre notre dernier article sur www.docdusport.com !
#Ski #Équilibre #Glisse #Neige #SportEtSanté #Snowboard #Proprioception]()
![📢 Le ski, bien plus qu’un sport : un entraînement pour ton équilibre ! 🎿🔥
Tu pensais que le ski, c’était juste descendre des pistes en s’amusant ? Détrompe-toi ! C’est aussi un entraînement incroyable pour ton équilibre et ta coordination. 🏂💡
🔹 Pourquoi c’est important ?
Que tu sois un(e) skieur(se) confirmé(e) ou débutant(e), chaque descente mobilise trois systèmes clés :
✅ La proprioception : ressentir les mouvements de ton corps
✅ Le système vestibulaire : gérer ton équilibre et tes accélérations
✅ La vision : anticiper et ajuster tes appuis
🔹 Un vrai boost pour ton corps et ton mental !
🔥 Skier, c’est apprendre à gérer les déséquilibres pour mieux avancer (comme un bébé qui fait ses premiers pas 👶).
🔥 Ça développe aussi ta réactivité, ta concentration et même ta gestion du stress (parce que dompter une pente raide, c’est aussi mental ! 🏔️).
💡 Envie d’améliorer ton équilibre sur les skis ?
➡️ Essaye de skier sur une jambe ou les yeux fermés sur une pente douce (accompagné bien sûr 😉).
🏂 Envie d'en savoir plus, découvre notre dernier article sur www.docdusport.com !
#Ski #Équilibre #Glisse #Neige #SportEtSanté #Snowboard #Proprioception]() 📢 Le ski, bien plus qu’un sport : un entraînement pour ton équilibre ! 🎿🔥 Tu pensais que le ski, c’était juste descendre des pistes en s’amusant ? Détrompe-toi ! C’est aussi un entraînement incroyable pour ton équilibre et ta coordination. 🏂💡 🔹 Pourquoi c’est important ? Que tu sois un(e) skieur(se) confirmé(e) ou débutant(e), chaque descente mobilise trois systèmes clés : ✅ La proprioception : ressentir les mouvements de ton corps ✅ Le système vestibulaire : gérer ton équilibre et tes accélérations ✅ La vision : anticiper et ajuster tes appuis 🔹 Un vrai boost pour ton corps et ton mental ! 🔥 Skier, c’est apprendre à gérer les déséquilibres pour mieux avancer (comme un bébé qui fait ses premiers pas 👶). 🔥 Ça développe aussi ta réactivité, ta concentration et même ta gestion du stress (parce que dompter une pente raide, c’est aussi mental ! 🏔️). 💡 Envie d’améliorer ton équilibre sur les skis ? ➡️ Essaye de skier sur une jambe ou les yeux fermés sur une pente douce (accompagné bien sûr 😉). 🏂 Envie d'en savoir plus, découvre notre dernier article sur www.docdusport.com ! #Ski #Équilibre #Glisse #Neige #SportEtSanté #Snowboard #Proprioception1 mois ago
📢 Le ski, bien plus qu’un sport : un entraînement pour ton équilibre ! 🎿🔥 Tu pensais que le ski, c’était juste descendre des pistes en s’amusant ? Détrompe-toi ! C’est aussi un entraînement incroyable pour ton équilibre et ta coordination. 🏂💡 🔹 Pourquoi c’est important ? Que tu sois un(e) skieur(se) confirmé(e) ou débutant(e), chaque descente mobilise trois systèmes clés : ✅ La proprioception : ressentir les mouvements de ton corps ✅ Le système vestibulaire : gérer ton équilibre et tes accélérations ✅ La vision : anticiper et ajuster tes appuis 🔹 Un vrai boost pour ton corps et ton mental ! 🔥 Skier, c’est apprendre à gérer les déséquilibres pour mieux avancer (comme un bébé qui fait ses premiers pas 👶). 🔥 Ça développe aussi ta réactivité, ta concentration et même ta gestion du stress (parce que dompter une pente raide, c’est aussi mental ! 🏔️). 💡 Envie d’améliorer ton équilibre sur les skis ? ➡️ Essaye de skier sur une jambe ou les yeux fermés sur une pente douce (accompagné bien sûr 😉). 🏂 Envie d'en savoir plus, découvre notre dernier article sur www.docdusport.com ! #Ski #Équilibre #Glisse #Neige #SportEtSanté #Snowboard #Proprioception1 mois ago![🚨 Genou tordu ? Ne prends pas de risque ! 🚨
Un craquement, une sensation de déboîtement ou un gonflement après une chute ? Ton ligament croisé peut être touché ! Même un traumatisme léger peut cacher une rupture.
🏥 À la moindre torsion du genou, consulte un médecin pour éviter l’usure prématurée et préserver ta mobilité. Un diagnostic rapide peut tout changer !
📖 Pour plus d'infos, article à lire ABSOLUMENT sur www.docdusport.com (🔗 lien dans la bio)
#RunningSanté #BlessuresRunning #LigamentCroisé #Prévention]() 🚨 Genou tordu ? Ne prends pas de risque ! 🚨 Un craquement, une sensation de déboîtement ou un gonflement après une chute ? Ton ligament croisé peut être touché ! Même un traumatisme léger peut cacher une rupture. 🏥 À la moindre torsion du genou, consulte un médecin pour éviter l’usure prématurée et préserver ta mobilité. Un diagnostic rapide peut tout changer ! 📖 Pour plus d'infos, article à lire ABSOLUMENT sur www.docdusport.com (🔗 lien dans la bio) #RunningSanté #BlessuresRunning #LigamentCroisé #Prévention2 mois ago
🚨 Genou tordu ? Ne prends pas de risque ! 🚨 Un craquement, une sensation de déboîtement ou un gonflement après une chute ? Ton ligament croisé peut être touché ! Même un traumatisme léger peut cacher une rupture. 🏥 À la moindre torsion du genou, consulte un médecin pour éviter l’usure prématurée et préserver ta mobilité. Un diagnostic rapide peut tout changer ! 📖 Pour plus d'infos, article à lire ABSOLUMENT sur www.docdusport.com (🔗 lien dans la bio) #RunningSanté #BlessuresRunning #LigamentCroisé #Prévention2 mois ago![📢 RUNNING SANTÉ 2025 : DISPONIBLE EN PRÉCOMMANDE ! 🏃♂️💥
🔥 Coureurs, passionnés de running, ce numéro est fait pour vous ! 🔥
➡️ Un concentré d’expertise et de conseils pour courir plus fort, plus longtemps et sans blessure.
💡 Au sommaire :
✅ Préparation mentale et marathon : l’arme secrète des finishers 🧠
✅ Prépa marathon pour la vraie vie : conjuguer entraînement, boulot et famille ⏳
✅ Courir après 40 ans : booster sa perf et prévenir les blessures 🔥
✅ Fibroses et adhérences : les grandes oubliées des blessures 🤕
✅ Le 30/30 vélo : un outil puissant pour progresser 🚴♂️
✅ Tendinite tibiale postérieure : tout ce qu’il faut savoir pour s’en débarrasser 🏥
✅ Les conseils d’un podologue du sport pour optimiser ta foulée 👣
✅ Bien démarrer l’année avec une cure thalasso 🏖️
✅ La recette de Christelle : un cake marbré végan ultra gourmand et healthy 🍰
📝 Édito exclusif de Jean Gracia, Président de la @ffathletisme 🇫🇷
📅 Précommandez dès maintenant pour être sûr de recevoir votre exemplaire ! 🎯
🔗 Lien en bio pour réserver le vôtre 🚀
💬 Quel sujet vous intéresse le plus ? Dites-le-nous en commentaire ! 👇
#RunningSanté #PrépaMarathon #RunningLife #CourseÀPied #TrailRunning #SantéDuCoureur #Marathon #PréparationMentale #CourirAprès40Ans]() 📢 RUNNING SANTÉ 2025 : DISPONIBLE EN PRÉCOMMANDE ! 🏃♂️💥 🔥 Coureurs, passionnés de running, ce numéro est fait pour vous ! 🔥 ➡️ Un concentré d’expertise et de conseils pour courir plus fort, plus longtemps et sans blessure. 💡 Au sommaire : ✅ Préparation mentale et marathon : l’arme secrète des finishers 🧠 ✅ Prépa marathon pour la vraie vie : conjuguer entraînement, boulot et famille ⏳ ✅ Courir après 40 ans : booster sa perf et prévenir les blessures 🔥 ✅ Fibroses et adhérences : les grandes oubliées des blessures 🤕 ✅ Le 30/30 vélo : un outil puissant pour progresser 🚴♂️ ✅ Tendinite tibiale postérieure : tout ce qu’il faut savoir pour s’en débarrasser 🏥 ✅ Les conseils d’un podologue du sport pour optimiser ta foulée 👣 ✅ Bien démarrer l’année avec une cure thalasso 🏖️ ✅ La recette de Christelle : un cake marbré végan ultra gourmand et healthy 🍰 📝 Édito exclusif de Jean Gracia, Président de la @ffathletisme 🇫🇷 📅 Précommandez dès maintenant pour être sûr de recevoir votre exemplaire ! 🎯 🔗 Lien en bio pour réserver le vôtre 🚀 💬 Quel sujet vous intéresse le plus ? Dites-le-nous en commentaire ! 👇 #RunningSanté #PrépaMarathon #RunningLife #CourseÀPied #TrailRunning #SantéDuCoureur #Marathon #PréparationMentale #CourirAprès40Ans2 mois ago
📢 RUNNING SANTÉ 2025 : DISPONIBLE EN PRÉCOMMANDE ! 🏃♂️💥 🔥 Coureurs, passionnés de running, ce numéro est fait pour vous ! 🔥 ➡️ Un concentré d’expertise et de conseils pour courir plus fort, plus longtemps et sans blessure. 💡 Au sommaire : ✅ Préparation mentale et marathon : l’arme secrète des finishers 🧠 ✅ Prépa marathon pour la vraie vie : conjuguer entraînement, boulot et famille ⏳ ✅ Courir après 40 ans : booster sa perf et prévenir les blessures 🔥 ✅ Fibroses et adhérences : les grandes oubliées des blessures 🤕 ✅ Le 30/30 vélo : un outil puissant pour progresser 🚴♂️ ✅ Tendinite tibiale postérieure : tout ce qu’il faut savoir pour s’en débarrasser 🏥 ✅ Les conseils d’un podologue du sport pour optimiser ta foulée 👣 ✅ Bien démarrer l’année avec une cure thalasso 🏖️ ✅ La recette de Christelle : un cake marbré végan ultra gourmand et healthy 🍰 📝 Édito exclusif de Jean Gracia, Président de la @ffathletisme 🇫🇷 📅 Précommandez dès maintenant pour être sûr de recevoir votre exemplaire ! 🎯 🔗 Lien en bio pour réserver le vôtre 🚀 💬 Quel sujet vous intéresse le plus ? Dites-le-nous en commentaire ! 👇 #RunningSanté #PrépaMarathon #RunningLife #CourseÀPied #TrailRunning #SantéDuCoureur #Marathon #PréparationMentale #CourirAprès40Ans2 mois agoFacebook
-
Articles récents
- Grossesse et sport : des réponses à vos questions
- La Maladie de Sever : la tendinite d’Achille de l’enfant
- Michel Cymes : « Les médecins doivent inciter à se bouger »
- Sport, travail, famille: renoncez à la perfection!
- Major Mouvement : « Notre corps nous fournit gratuitement un remède, allons le chercher ! »
- La rupture de coiffe au ski
- Senior : bien bouger grâce au coaching de Julie Ferrez
- Les activités de glisse sur neige: développer ses capacités de perception et de contrôle moteur
- Toute entorse du genou est une rupture du ligament croisé
- Les enfants, avez-vous bien bougé aujourd’hui ?
- Syndrome de Raynaud
- Quel goûter avant le sport ?
- Aurélien Ducroz : « Je ne peux pas me passer du ski »
- Prépa ski : pensez aux ischios
- SENIOR, adaptez votre running !
-
-
 Doc du Sport | 19 juin 2020
Doc du Sport | 19 juin 2020
-
 Dr Stéphane Cascua | 18 décembre 2018
Dr Stéphane Cascua | 18 décembre 2018
Tendinite et protocole de Stanish: des douleurs pour soigner vos tendons !
-
 Dr Marc Rozenblat | 9 janvier 2019
Dr Marc Rozenblat | 9 janvier 2019
Utilisation du plasma riche en plaquettes (PRP) en Traumatologie du Sport
-
 Dr Stéphane Cascua | 5 novembre 2019
Dr Stéphane Cascua | 5 novembre 2019
Entraînement – la séance au seuil: tout ce que vous devez connaître
-
 Dr Stéphane Cascua | 7 janvier 2019
Dr Stéphane Cascua | 7 janvier 2019
-
 Anne Odru | 14 janvier 2019
Anne Odru | 14 janvier 2019
-
 Dr Stéphane Cascua | 23 janvier 2019
Dr Stéphane Cascua | 23 janvier 2019
Du gras pour maigrir et pour courir: le processus épigénétique
-
 Dr Stéphane Cascua | 11 octobre 2019
Dr Stéphane Cascua | 11 octobre 2019
-
 Dr Stéphane Cascua | 14 novembre 2019
Dr Stéphane Cascua | 14 novembre 2019
La brasse: une nage excellente pour votre condition physique
-
 Doc du Sport | 6 décembre 2019
Doc du Sport | 6 décembre 2019
-
 Charles-Antoine Winter | 22 février 2019
Charles-Antoine Winter | 22 février 2019
Comment prévenir et soigner une tendinite par la diététique?
-
 Dr Stéphane Cascua | 26 avril 2019
Dr Stéphane Cascua | 26 avril 2019
-
 Anne Odru | 15 mai 2019
Anne Odru | 15 mai 2019
-
 Doc du Sport | 26 novembre 2019
Doc du Sport | 26 novembre 2019
Marche nordique: comment débuter et progresser efficacement ?
-
 Doc du Sport | 27 mai 2020
Doc du Sport | 27 mai 2020
-
 Doc du Sport | 22 juillet 2020
Doc du Sport | 22 juillet 2020
GOLF: l’intérêt de la paire d’orthèses plantaires sur-mesure, hors troubles statiques classiques
-
 Doc du Sport | 4 août 2020
Doc du Sport | 4 août 2020
-
 Doc du Sport | 3 avril 2019
Doc du Sport | 3 avril 2019
-
 Doc du Sport | 26 juillet 2019
Doc du Sport | 26 juillet 2019
-
 Dr Stéphane Cascua | 15 août 2019
Dr Stéphane Cascua | 15 août 2019
-
 Doc du Sport | 18 septembre 2019
Doc du Sport | 18 septembre 2019
-
 Doc du Sport | 27 septembre 2019
Doc du Sport | 27 septembre 2019
Préparation Trail: bien gérer sa Préparation Physique Générale (PPG)
-
 Doc du Sport | 17 décembre 2019
Doc du Sport | 17 décembre 2019
-
 Dr Stéphane Cascua | 10 janvier 2020
Dr Stéphane Cascua | 10 janvier 2020
-
 Dr Stéphane Cascua | 21 février 2020
Dr Stéphane Cascua | 21 février 2020
-
 Doc du Sport | 13 mars 2020
Doc du Sport | 13 mars 2020
Boisson d’effort et boisson de récupération: faut-il bannir les boissons d’effort?
-
 Dr Stéphane Cascua | 24 mars 2020
Dr Stéphane Cascua | 24 mars 2020
-
 Dr Stéphane Cascua | 7 janvier 2019
Dr Stéphane Cascua | 7 janvier 2019
Minimaliste à minima: une méthode idéale pour les triathlètes
-
 Dr Stéphane Cascua | 21 janvier 2019
Dr Stéphane Cascua | 21 janvier 2019
-
 Dr Stéphane Cascua | 23 janvier 2019
Dr Stéphane Cascua | 23 janvier 2019
-
 Dr Stéphane Cascua | 12 février 2019
Dr Stéphane Cascua | 12 février 2019
-
 Doc du Sport | 18 mars 2019
Doc du Sport | 18 mars 2019
-
 Dr Stéphane Cascua | 18 avril 2019
Dr Stéphane Cascua | 18 avril 2019
-
 Doc du Sport | 13 juin 2019
Doc du Sport | 13 juin 2019
-
 Doc du Sport | 6 août 2019
Doc du Sport | 6 août 2019
Maladie de Lyme et tiques: tout ce qu’il faut savoir pour une bonne prévention
-
 Doc du Sport | 22 août 2019
Doc du Sport | 22 août 2019
-
 Doc du Sport | 25 septembre 2019
Doc du Sport | 25 septembre 2019
-
 Doc du Sport | 20 octobre 2019
Doc du Sport | 20 octobre 2019
-
 Doc du Sport | 25 octobre 2019
Doc du Sport | 25 octobre 2019
Randonnée: la marche nordique pour une meilleure préparation
-
 Doc du Sport | 7 novembre 2019
Doc du Sport | 7 novembre 2019
-
 Dr Stéphane Cascua | 3 décembre 2019
Dr Stéphane Cascua | 3 décembre 2019
Douleurs d’épaule du nageur: explication, prévention et préparation
-
 Dr Stéphane Cascua | 20 décembre 2019
Dr Stéphane Cascua | 20 décembre 2019
-
 Anne Odru | 20 décembre 2019
Anne Odru | 20 décembre 2019
Christophe Ruelle: « La volonté est la clé de la réussite! »
-
 Doc du Sport | 23 décembre 2019
Doc du Sport | 23 décembre 2019
-
 Doc du Sport | 7 janvier 2020
Doc du Sport | 7 janvier 2020
-
 Charles-Antoine Winter | 4 février 2020
Charles-Antoine Winter | 4 février 2020
La diététique pour prévenir et lutter contre les aménorrhées?
-
 Doc du Sport | 7 février 2020
Doc du Sport | 7 février 2020
2 séances de qualité pour améliorer ses performances en cyclisme
-
 Dr Stéphane Cascua | 22 avril 2020
Dr Stéphane Cascua | 22 avril 2020
-
 Doc du Sport | 30 juin 2020
Doc du Sport | 30 juin 2020
-
 Doc du Sport | 6 juillet 2020
Doc du Sport | 6 juillet 2020
-
 Dr Stéphane Cascua | 8 juillet 2020
Dr Stéphane Cascua | 8 juillet 2020
-
 Doc du Sport | 17 juillet 2020
Doc du Sport | 17 juillet 2020
-
 Doc du Sport | 27 juillet 2020
Doc du Sport | 27 juillet 2020
-
 Dr Stéphane Cascua | 29 juillet 2020
Dr Stéphane Cascua | 29 juillet 2020
-
 Doc du Sport | 6 août 2020
Doc du Sport | 6 août 2020
-
 Doc du Sport | 25 août 2020
Doc du Sport | 25 août 2020
Roxana Maracineanu: une ministre engagée dans le Sport Santé
-
 Doc du Sport | 31 août 2020
Doc du Sport | 31 août 2020
Bénéfices du vélo dans le cadre des pathologies ostéoarticulaires chroniques
-
 Doc du Sport | 4 septembre 2020
Doc du Sport | 4 septembre 2020
-
 Dr Stéphane Cascua | 20 octobre 2020
Dr Stéphane Cascua | 20 octobre 2020
-
 Doc du Sport | 22 octobre 2020
Doc du Sport | 22 octobre 2020
-
 Doc du Sport | 10 novembre 2020
Doc du Sport | 10 novembre 2020
Maux de dos, tensions, stress: les gym douces à la rescousse
-
 Gregory | 12 novembre 2020
Gregory | 12 novembre 2020
-
 Dr Stéphane Cascua | 15 décembre 2020
Dr Stéphane Cascua | 15 décembre 2020
Plasma Riche en Plaquettes: une colle biologique pour vos blessures
-
 Dr Stéphane Cascua | 26 janvier 2021
Dr Stéphane Cascua | 26 janvier 2021
-
 Baptiste Nobilet | 5 janvier 2019
Baptiste Nobilet | 5 janvier 2019
-
 Doc du Sport | 9 janvier 2019
Doc du Sport | 9 janvier 2019
Nos conseils pour pratiquer le triathlon en cas de pathologie chronique associée
-
 Charles-Antoine Winter | 16 janvier 2019
Charles-Antoine Winter | 16 janvier 2019
-
 Doc du Sport | 28 janvier 2019
Doc du Sport | 28 janvier 2019
-
 Anne Odru | 6 février 2019
Anne Odru | 6 février 2019
- Baptiste Nobilet | 8 février 2019
-
 Anne Odru | 15 février 2019
Anne Odru | 15 février 2019
-
 Doc du Sport | 18 février 2019
Doc du Sport | 18 février 2019
-
 Doc du Sport | 20 février 2019
Doc du Sport | 20 février 2019
-
 Baptiste Nobilet | 27 février 2019
Baptiste Nobilet | 27 février 2019
-
 Dr Bruno Emram | 1 mars 2019
Dr Bruno Emram | 1 mars 2019
-
 Baptiste Nobilet | 15 mars 2019
Baptiste Nobilet | 15 mars 2019
-
 Doc du Sport | 15 mars 2019
Doc du Sport | 15 mars 2019
-
 Doc du Sport | 15 mars 2019
Doc du Sport | 15 mars 2019
-
 Doc du Sport | 20 mars 2019
Doc du Sport | 20 mars 2019
-
 Doc du Sport | 22 mars 2019
Doc du Sport | 22 mars 2019
-
 Dr Stéphane Cascua | 25 mars 2019
Dr Stéphane Cascua | 25 mars 2019
-
 Anne Odru | 27 mars 2019
Anne Odru | 27 mars 2019
-
 Doc du Sport | 29 mars 2019
Doc du Sport | 29 mars 2019
-
 Doc du Sport | 1 avril 2019
Doc du Sport | 1 avril 2019
-
 Doc du Sport | 5 avril 2019
Doc du Sport | 5 avril 2019
-
 Baptiste Nobilet | 12 avril 2019
Baptiste Nobilet | 12 avril 2019
-
 Anne Odru | 25 avril 2019
Anne Odru | 25 avril 2019
-
 Dr Stéphane Cascua | 29 avril 2019
Dr Stéphane Cascua | 29 avril 2019
-
 Dr Stéphane Cascua | 2 mai 2019
Dr Stéphane Cascua | 2 mai 2019
-
 Dr Stéphane Cascua | 7 mai 2019
Dr Stéphane Cascua | 7 mai 2019
-
 Anne Odru | 11 mai 2019
Anne Odru | 11 mai 2019
-
 Dr Marc Rozenblat | 14 mai 2019
Dr Marc Rozenblat | 14 mai 2019
-
 Anne Odru | 16 mai 2019
Anne Odru | 16 mai 2019
-
 Doc du Sport | 21 mai 2019
Doc du Sport | 21 mai 2019
Animateur de Loisirs Sportifs : le Certificat de Qualification Professionnelle
-
 Doc du Sport | 27 mai 2019
Doc du Sport | 27 mai 2019
-
 Charles-Antoine Winter | 11 juin 2019
Charles-Antoine Winter | 11 juin 2019
-
 Doc du Sport | 18 juin 2019
Doc du Sport | 18 juin 2019
-
 Doc du Sport | 26 juin 2019
Doc du Sport | 26 juin 2019
-
 Doc du Sport | 3 juillet 2019
Doc du Sport | 3 juillet 2019
-
 Doc du Sport | 8 juillet 2019
Doc du Sport | 8 juillet 2019
Le Canada man/woman: un triathlon extrême aux couleurs Mégantic
-
 Doc du Sport | 8 juillet 2019
Doc du Sport | 8 juillet 2019
-
 Doc du Sport | 10 juillet 2019
Doc du Sport | 10 juillet 2019
-
 Doc du Sport | 12 juillet 2019
Doc du Sport | 12 juillet 2019
Comment reprendre le golf après une prothèse totale du genou?
-
 Anne Odru | 15 juillet 2019
Anne Odru | 15 juillet 2019
Gwladys Nocera: « Pour gagner, il faut se connaître parfaitement! »
-
 Doc du Sport | 19 juillet 2019
Doc du Sport | 19 juillet 2019
Faire du golf avec un stimulateur cardiaque ou un défibrillateur
-
 Anne Odru | 22 juillet 2019
Anne Odru | 22 juillet 2019
-
 Dr Stéphane Cascua | 31 juillet 2019
Dr Stéphane Cascua | 31 juillet 2019
-
 Doc du Sport | 8 août 2019
Doc du Sport | 8 août 2019
-
 Dr Stéphane Cascua | 13 août 2019
Dr Stéphane Cascua | 13 août 2019
-
 Doc du Sport | 20 août 2019
Doc du Sport | 20 août 2019
-
 Doc du Sport | 27 août 2019
Doc du Sport | 27 août 2019
-
 Anne Odru | 29 août 2019
Anne Odru | 29 août 2019
-
 Juliette Raudrant | 30 août 2019
Juliette Raudrant | 30 août 2019
Xavier Thévenard: « Avant de penser à performer, il faut être en bonne santé ».
-
 Anne Odru | 31 août 2019
Anne Odru | 31 août 2019
-
 Anne Odru | 4 septembre 2019
Anne Odru | 4 septembre 2019
-
 Anne Odru | 4 septembre 2019
Anne Odru | 4 septembre 2019
-
 Juliette Raudrant | 7 septembre 2019
Juliette Raudrant | 7 septembre 2019
-
 Doc du Sport | 13 septembre 2019
Doc du Sport | 13 septembre 2019
-
 Dr Stéphane Cascua | 1 octobre 2019
Dr Stéphane Cascua | 1 octobre 2019
-
 Anne Odru | 7 octobre 2019
Anne Odru | 7 octobre 2019
-
 Doc du Sport | 14 octobre 2019
Doc du Sport | 14 octobre 2019
-
 Doc du Sport | 18 octobre 2019
Doc du Sport | 18 octobre 2019
-
 Doc du Sport | 23 octobre 2019
Doc du Sport | 23 octobre 2019
Les risques infectieux lors de la pratique de la natation en eau libre
-
 Doc du Sport | 28 octobre 2019
Doc du Sport | 28 octobre 2019
-
 Doc du Sport | 29 octobre 2019
Doc du Sport | 29 octobre 2019
-
 Gregory | 12 novembre 2019
Gregory | 12 novembre 2019
-
 Doc du Sport | 18 novembre 2019
Doc du Sport | 18 novembre 2019
-
 Doc du Sport | 18 novembre 2019
Doc du Sport | 18 novembre 2019
-
 Dr Stéphane Cascua | 22 novembre 2019
Dr Stéphane Cascua | 22 novembre 2019
-
 Charles-Antoine Winter | 24 novembre 2019
Charles-Antoine Winter | 24 novembre 2019
-
 Doc du Sport | 28 novembre 2019
Doc du Sport | 28 novembre 2019
Incontinence urinaire de la femme sportive et des athlètes féminines
-
 Baptiste Nobilet | 8 décembre 2019
Baptiste Nobilet | 8 décembre 2019
-
 Anne Odru | 13 décembre 2019
Anne Odru | 13 décembre 2019
-
 Baptiste Nobilet | 21 décembre 2019
Baptiste Nobilet | 21 décembre 2019
-
 Doc du Sport | 30 décembre 2019
Doc du Sport | 30 décembre 2019
-
 Baptiste Nobilet | 11 janvier 2020
Baptiste Nobilet | 11 janvier 2020
-
 Doc du Sport | 14 janvier 2020
Doc du Sport | 14 janvier 2020
-
 Doc du Sport | 17 janvier 2020
Doc du Sport | 17 janvier 2020
La préparation physique aux séjours de ski et des sports d’hiver
-
 Anne Odru | 20 janvier 2020
Anne Odru | 20 janvier 2020
-
 Doc du Sport | 21 janvier 2020
Doc du Sport | 21 janvier 2020
-
 Dr Stéphane Cascua | 24 janvier 2020
Dr Stéphane Cascua | 24 janvier 2020
-
 Doc du Sport | 28 janvier 2020
Doc du Sport | 28 janvier 2020
-
 Charles-Antoine Winter | 31 janvier 2020
Charles-Antoine Winter | 31 janvier 2020
Allergie aux protéines de lait de vache (APLV): comment assurer ses apports protidiques journaliers?
-
 Baptiste Nobilet | 1 février 2020
Baptiste Nobilet | 1 février 2020
-
 Doc du Sport | 4 février 2020
Doc du Sport | 4 février 2020
-
 Baptiste Nobilet | 8 février 2020
Baptiste Nobilet | 8 février 2020
-
 Doc du Sport | 14 février 2020
Doc du Sport | 14 février 2020
-
 Doc du Sport | 19 février 2020
Doc du Sport | 19 février 2020
Les 4 piliers d’un bon entraînement pour préserver son capital santé
-
 Doc du Sport | 21 février 2020
Doc du Sport | 21 février 2020
-
 Dr Stéphane Cascua | 25 février 2020
Dr Stéphane Cascua | 25 février 2020
-
 Doc du Sport | 6 mars 2020
Doc du Sport | 6 mars 2020
-
 Charles-Antoine Winter | 10 mars 2020
Charles-Antoine Winter | 10 mars 2020
-
 Dr Stéphane Cascua | 12 mars 2020
Dr Stéphane Cascua | 12 mars 2020
-
 Dr Stéphane Cascua | 20 mars 2020
Dr Stéphane Cascua | 20 mars 2020
-
 Anne Odru | 8 avril 2020
Anne Odru | 8 avril 2020
-
 Anne Odru | 10 avril 2020
Anne Odru | 10 avril 2020
-
 Dr Stéphane Cascua | 15 avril 2020
Dr Stéphane Cascua | 15 avril 2020
-
 Dr Stéphane Cascua | 13 mai 2020
Dr Stéphane Cascua | 13 mai 2020
-
 Doc du Sport | 3 juillet 2020
Doc du Sport | 3 juillet 2020
-
 Doc du Sport | 10 juillet 2020
Doc du Sport | 10 juillet 2020
-
 Anne Odru | 13 juillet 2020
Anne Odru | 13 juillet 2020
-
 Doc du Sport | 15 juillet 2020
Doc du Sport | 15 juillet 2020
Le coude du golfeur: prévention et traitement des principales pathologies
-
 Anne Odru | 20 juillet 2020
Anne Odru | 20 juillet 2020
Marie Dorin-Habert: « Je n’arrêterai jamais d’aller marcher en montagne ! »
-
 Doc du Sport | 24 juillet 2020
Doc du Sport | 24 juillet 2020
-
 Charles-Antoine Winter | 31 juillet 2020
Charles-Antoine Winter | 31 juillet 2020
-
 Baptiste Nobilet | 1 août 2020
Baptiste Nobilet | 1 août 2020
-
 Anne Odru | 11 août 2020
Anne Odru | 11 août 2020
-
 Dr Stéphane Cascua | 13 août 2020
Dr Stéphane Cascua | 13 août 2020
-
 Baptiste Nobilet | 15 août 2020
Baptiste Nobilet | 15 août 2020
-
 Dr Stéphane Cascua | 18 août 2020
Dr Stéphane Cascua | 18 août 2020
-
 Doc du Sport | 20 août 2020
Doc du Sport | 20 août 2020
Commotion cérébrale: recommandations dans la pratique du cyclisme
-
 Baptiste Nobilet | 22 août 2020
Baptiste Nobilet | 22 août 2020
-
 Dr Stéphane Cascua | 27 août 2020
Dr Stéphane Cascua | 27 août 2020
-
 Baptiste Nobilet | 29 août 2020
Baptiste Nobilet | 29 août 2020
-
 Doc du Sport | 2 septembre 2020
Doc du Sport | 2 septembre 2020
-
 Doc du Sport | 7 septembre 2020
Doc du Sport | 7 septembre 2020
-
 Dr Stéphane Cascua | 9 septembre 2020
Dr Stéphane Cascua | 9 septembre 2020
-
 Dr Stéphane Cascua | 11 septembre 2020
Dr Stéphane Cascua | 11 septembre 2020
-
 Doc du Sport | 14 septembre 2020
Doc du Sport | 14 septembre 2020
Literie pour sportifs: tout ce que vous devez savoir pour votre récupération
-
 Doc du Sport | 16 septembre 2020
Doc du Sport | 16 septembre 2020
Troubles du comportement alimentaire: vers de nouvelles approches
-
 Doc du Sport | 18 septembre 2020
Doc du Sport | 18 septembre 2020
-
 Doc du Sport | 21 septembre 2020
Doc du Sport | 21 septembre 2020
-
 Doc du Sport | 23 septembre 2020
Doc du Sport | 23 septembre 2020
-
 Anne Odru | 25 septembre 2020
Anne Odru | 25 septembre 2020
-
 Anne Odru | 28 septembre 2020
Anne Odru | 28 septembre 2020
Élodie Clouvel: « J’apprends beaucoup sur moi grâce au sport. »
-
 Dr Stéphane Cascua | 2 octobre 2020
Dr Stéphane Cascua | 2 octobre 2020
Le parcours de musculation: le renforcement pour votre endurance
-
 Dr Stéphane Cascua | 5 octobre 2020
Dr Stéphane Cascua | 5 octobre 2020
-
 Dr Stéphane Cascua | 7 octobre 2020
Dr Stéphane Cascua | 7 octobre 2020
-
 Doc du Sport | 9 octobre 2020
Doc du Sport | 9 octobre 2020
-
 Doc du Sport | 12 octobre 2020
Doc du Sport | 12 octobre 2020
-
 Doc du Sport | 14 octobre 2020
Doc du Sport | 14 octobre 2020
-
 Dr Stéphane Cascua | 16 octobre 2020
Dr Stéphane Cascua | 16 octobre 2020
-
 Anne Odru | 27 octobre 2020
Anne Odru | 27 octobre 2020
-
 Anne Odru | 29 octobre 2020
Anne Odru | 29 octobre 2020
-
 Doc du Sport | 3 novembre 2020
Doc du Sport | 3 novembre 2020
-
 Doc du Sport | 5 novembre 2020
Doc du Sport | 5 novembre 2020
-
 Dr Stéphane Cascua | 6 novembre 2020
Dr Stéphane Cascua | 6 novembre 2020
-
 Doc du Sport | 6 novembre 2020
Doc du Sport | 6 novembre 2020
-
 Anne Odru | 17 novembre 2020
Anne Odru | 17 novembre 2020
Muriel Hurtis: « le sport est très important face à certaines pathologies ».
-
 Doc du Sport | 19 novembre 2020
Doc du Sport | 19 novembre 2020
-
 Dr Stéphane Cascua | 24 novembre 2020
Dr Stéphane Cascua | 24 novembre 2020
-
 Dr Stéphane Cascua | 26 novembre 2020
Dr Stéphane Cascua | 26 novembre 2020
-
 Dr Stéphane Cascua | 1 décembre 2020
Dr Stéphane Cascua | 1 décembre 2020
-
 Doc du Sport | 3 décembre 2020
Doc du Sport | 3 décembre 2020
-
 Dr Stéphane Cascua | 8 décembre 2020
Dr Stéphane Cascua | 8 décembre 2020
-
 Doc du Sport | 10 décembre 2020
Doc du Sport | 10 décembre 2020
-
 Anne Odru | 17 décembre 2020
Anne Odru | 17 décembre 2020
Laurence KLEIN: le trail, un bon équilibre entre le corps et la nature
-
 Doc du Sport | 5 janvier 2021
Doc du Sport | 5 janvier 2021
-
 Doc du Sport | 7 janvier 2021
Doc du Sport | 7 janvier 2021
-
 Doc du Sport | 14 janvier 2021
Doc du Sport | 14 janvier 2021
-
 Doc du Sport | 19 janvier 2021
Doc du Sport | 19 janvier 2021
-
 Doc du Sport | 21 janvier 2021
Doc du Sport | 21 janvier 2021
-
 Baptiste Nobilet | 30 janvier 2021
Baptiste Nobilet | 30 janvier 2021
-
 Doc du Sport | 3 février 2021
Doc du Sport | 3 février 2021
-
 Anne Odru | 5 février 2021
Anne Odru | 5 février 2021
Laëtitia Le Corguillé: « J’aime partager l’aspect santé de mon sport! »
-
 Anne Odru | 9 février 2021
Anne Odru | 9 février 2021
-
 Dr Stéphane Cascua | 11 février 2021
Dr Stéphane Cascua | 11 février 2021
-
 Dr Stéphane Cascua | 16 février 2021
Dr Stéphane Cascua | 16 février 2021
-
 Doc du Sport | 18 février 2021
Doc du Sport | 18 février 2021
-
 Dr Stéphane Cascua | 23 février 2021
Dr Stéphane Cascua | 23 février 2021
Fourmis dans les mains à vélo: est-ce un syndrome du canal carpien?
-
 Doc du Sport | 25 février 2021
Doc du Sport | 25 février 2021
-
 Doc du Sport | 2 mars 2021
Doc du Sport | 2 mars 2021
-
 Doc du Sport | 4 mars 2021
Doc du Sport | 4 mars 2021
-
 Anne Odru | 9 mars 2021
Anne Odru | 9 mars 2021
-
 Baptiste Nobilet | 13 mars 2021
Baptiste Nobilet | 13 mars 2021
-
 Doc du Sport | 16 mars 2021
Doc du Sport | 16 mars 2021
-
 Doc du Sport | 18 mars 2021
Doc du Sport | 18 mars 2021
Sport de haut niveau chez les enfants, comment être bien encadré
-
 Doc du Sport | 23 mars 2021
Doc du Sport | 23 mars 2021
Le Vélo à Assistance électrique (VAE): mon compagnon sport santé!
-
 Doc du Sport | 25 mars 2021
Doc du Sport | 25 mars 2021
Sport et innovations technologiques : une nouvelle alliance pour lutter contre la sédentarité
-
 Doc du Sport | 30 mars 2021
Doc du Sport | 30 mars 2021
-
 Anne Odru | 1 avril 2021
Anne Odru | 1 avril 2021
-
 Doc du Sport | 6 avril 2021
Doc du Sport | 6 avril 2021
- Doc du Sport | 7 avril 2021
-
 Doc du Sport | 8 avril 2021
Doc du Sport | 8 avril 2021
-
 Doc du Sport | 13 avril 2021
Doc du Sport | 13 avril 2021
-
 Anne Odru | 15 avril 2021
Anne Odru | 15 avril 2021
Marie-Amélie Le Fur: « le seul échec est de ne pas essayer. »
-
 Doc du Sport | 20 avril 2021
Doc du Sport | 20 avril 2021
-
 Dr Stéphane Cascua | 22 avril 2021
Dr Stéphane Cascua | 22 avril 2021
-
 Doc du Sport | 27 avril 2021
Doc du Sport | 27 avril 2021
-
 Doc du Sport | 29 avril 2021
Doc du Sport | 29 avril 2021
-
 Dr Stéphane Cascua | 4 mai 2021
Dr Stéphane Cascua | 4 mai 2021
-
 Anne Odru | 6 mai 2021
Anne Odru | 6 mai 2021
Martin Fourcade: « Tout ce que je sais faire, c’est grâce au sport. »
-
 Doc du Sport | 11 mai 2021
Doc du Sport | 11 mai 2021
Comment prévenir des noyades et développer l’aisance aquatique
-
 Gregory | 13 mai 2021
Gregory | 13 mai 2021
-
 Doc du Sport | 18 mai 2021
Doc du Sport | 18 mai 2021
-
 Doc du Sport | 20 mai 2021
Doc du Sport | 20 mai 2021
-
 Doc du Sport | 25 mai 2021
Doc du Sport | 25 mai 2021
-
 Dr Marc Rozenblat | 27 mai 2021
Dr Marc Rozenblat | 27 mai 2021
-
 Dr Stéphane Cascua | 3 juin 2021
Dr Stéphane Cascua | 3 juin 2021
-
 Dr Stéphane Cascua | 8 juin 2021
Dr Stéphane Cascua | 8 juin 2021
-
 Doc du Sport | 10 juin 2021
Doc du Sport | 10 juin 2021
-
 Anne Odru | 17 juin 2021
Anne Odru | 17 juin 2021
-
 Anne Odru | 22 juin 2021
Anne Odru | 22 juin 2021
-
 Anne Odru | 24 juin 2021
Anne Odru | 24 juin 2021
Pascal Pich: « J’ai besoin de me fixer des objectifs de dingos! »
-
 Dr Stéphane Cascua | 29 juin 2021
Dr Stéphane Cascua | 29 juin 2021
-
 Doc du Sport | 1 juillet 2021
Doc du Sport | 1 juillet 2021
-
 Doc du Sport | 6 juillet 2021
Doc du Sport | 6 juillet 2021
-
 Doc du Sport | 8 juillet 2021
Doc du Sport | 8 juillet 2021
-
 Baptiste Nobilet | 13 juillet 2021
Baptiste Nobilet | 13 juillet 2021
-
 Anne Odru | 15 juillet 2021
Anne Odru | 15 juillet 2021
-
 Dr Stéphane Cascua | 22 juillet 2021
Dr Stéphane Cascua | 22 juillet 2021
-
 Gregory | 27 juillet 2021
Gregory | 27 juillet 2021
Fatigue en trail: interactions entre le sexe et la distance de course
-
 Doc du Sport | 29 juillet 2021
Doc du Sport | 29 juillet 2021
-
 Gregory | 3 août 2021
Gregory | 3 août 2021
-
 Dr Stéphane Cascua | 5 août 2021
Dr Stéphane Cascua | 5 août 2021
-
 Doc du Sport | 10 août 2021
Doc du Sport | 10 août 2021
-
 Anne Odru | 12 août 2021
Anne Odru | 12 août 2021
-
 Doc du Sport | 19 août 2021
Doc du Sport | 19 août 2021
-
 Doc du Sport | 24 août 2021
Doc du Sport | 24 août 2021
-
 Dr Stéphane Cascua | 26 août 2021
Dr Stéphane Cascua | 26 août 2021
-
 Dr Stéphane Cascua | 31 août 2021
Dr Stéphane Cascua | 31 août 2021
-
 Philippe Chaduteau | 9 septembre 2021
Philippe Chaduteau | 9 septembre 2021
Hypertension artérielle: l’activité physique et sportive comme médicament
-
 Dr Stéphane Cascua | 21 octobre 2021
Dr Stéphane Cascua | 21 octobre 2021
-
 Doc du Sport | 25 octobre 2021
Doc du Sport | 25 octobre 2021
-
 Anne Odru | 27 octobre 2021
Anne Odru | 27 octobre 2021
Nathalie Dechy: « quand on aime le tennis, c’est pour la vie! »
-
 Anne Odru | 29 octobre 2021
Anne Odru | 29 octobre 2021
-
 Doc du Sport | 1 novembre 2021
Doc du Sport | 1 novembre 2021
-
 Dr Stéphane Cascua | 3 novembre 2021
Dr Stéphane Cascua | 3 novembre 2021
-
 Doc du Sport | 5 novembre 2021
Doc du Sport | 5 novembre 2021
Sport et maternité: un guide pour accompagner les femmes dans leurs pratiques
-
 Dr Stéphane Cascua | 8 novembre 2021
Dr Stéphane Cascua | 8 novembre 2021
-
 Dr Stéphane Cascua | 10 novembre 2021
Dr Stéphane Cascua | 10 novembre 2021
-
 Anne Odru | 12 novembre 2021
Anne Odru | 12 novembre 2021
Femme + équitation: l’équilibre au service du bien-être pour la famille
-
 Anne Odru | 15 novembre 2021
Anne Odru | 15 novembre 2021
-
 Anne Odru | 17 novembre 2021
Anne Odru | 17 novembre 2021
-
 Anne Odru | 19 novembre 2021
Anne Odru | 19 novembre 2021
-
 Dr Stéphane Cascua | 22 novembre 2021
Dr Stéphane Cascua | 22 novembre 2021
Mal au dos: la natation, c’est bien… Mais c’est insuffisant!
-
 Doc du Sport | 24 novembre 2021
Doc du Sport | 24 novembre 2021
-
 Dr Stéphane Cascua | 26 novembre 2021
Dr Stéphane Cascua | 26 novembre 2021
-
 Anne Odru | 30 novembre 2021
Anne Odru | 30 novembre 2021
Frédéric Compagnon: « Le soutien sur le Marathon des Sables est exceptionnel »
-
 Anne Odru | 2 décembre 2021
Anne Odru | 2 décembre 2021
-
 Anne Odru | 7 décembre 2021
Anne Odru | 7 décembre 2021
-
 Doc du Sport | 9 décembre 2021
Doc du Sport | 9 décembre 2021
-
 Anne Odru | 14 décembre 2021
Anne Odru | 14 décembre 2021
Roxana Maracineanu : « Le sport doit faire partie de la vie et la vie doit faire partie du sport. »
-
 Dr Stéphane Cascua | 16 décembre 2021
Dr Stéphane Cascua | 16 décembre 2021
Fréquence cardiaque: de l’imprécision pour plus de rigueur !
-
 Dr Stéphane Cascua | 20 décembre 2021
Dr Stéphane Cascua | 20 décembre 2021
-
 Gregory | 22 décembre 2021
Gregory | 22 décembre 2021
Entraînements et bien-être : ne zappez plus les étirements !
-
 Dr Stéphane Cascua | 27 décembre 2021
Dr Stéphane Cascua | 27 décembre 2021
-
 Anne Odru | 29 décembre 2021
Anne Odru | 29 décembre 2021
-
 Doc du Sport | 4 janvier 2022
Doc du Sport | 4 janvier 2022
-
 Dr Stéphane Cascua | 11 janvier 2022
Dr Stéphane Cascua | 11 janvier 2022
-
 Anne Odru | 18 janvier 2022
Anne Odru | 18 janvier 2022
-
 Muriel Hatem | 20 janvier 2022
Muriel Hatem | 20 janvier 2022
-
 Anne Odru | 9 février 2022
Anne Odru | 9 février 2022
-
 Doc du Sport | 16 février 2022
Doc du Sport | 16 février 2022
-
 Gregory | 24 février 2022
Gregory | 24 février 2022
-
 Dr Stéphane Cascua | 8 mars 2022
Dr Stéphane Cascua | 8 mars 2022
- Dr Bruno Emram | 9 mars 2022
-
 Dr Stéphane Cascua | 15 mars 2022
Dr Stéphane Cascua | 15 mars 2022
-
 Dr Stéphane Cascua | 22 mars 2022
Dr Stéphane Cascua | 22 mars 2022
-
 Doc du Sport | 29 mars 2022
Doc du Sport | 29 mars 2022
-
 Doc du Sport | 14 avril 2022
Doc du Sport | 14 avril 2022
-
 Anne Odru | 19 avril 2022
Anne Odru | 19 avril 2022
-
 Doc du Sport | 21 avril 2022
Doc du Sport | 21 avril 2022
-
 Doc du Sport | 26 avril 2022
Doc du Sport | 26 avril 2022
-
 Anne Odru | 28 avril 2022
Anne Odru | 28 avril 2022
-
 Doc du Sport | 3 mai 2022
Doc du Sport | 3 mai 2022
-
 Anne Odru | 5 mai 2022
Anne Odru | 5 mai 2022
-
 Dr Stéphane Cascua | 10 mai 2022
Dr Stéphane Cascua | 10 mai 2022
-
 Doc du Sport | 12 mai 2022
Doc du Sport | 12 mai 2022
-
 Doc du Sport | 17 mai 2022
Doc du Sport | 17 mai 2022
-
 Dr Stéphane Cascua | 19 mai 2022
Dr Stéphane Cascua | 19 mai 2022
-
 Anne Odru | 24 mai 2022
Anne Odru | 24 mai 2022
-
 Doc du Sport | 26 mai 2022
Doc du Sport | 26 mai 2022
Peut-on jouer au golf lorsque l’on est insuffisant cardiaque?
-
 Anne Odru | 2 juin 2022
Anne Odru | 2 juin 2022
-
 Doc du Sport | 7 juin 2022
Doc du Sport | 7 juin 2022
-
 Dr Stéphane Cascua | 9 juin 2022
Dr Stéphane Cascua | 9 juin 2022
-
 Doc du Sport | 14 juin 2022
Doc du Sport | 14 juin 2022
-
 Anne Odru | 16 juin 2022
Anne Odru | 16 juin 2022
-
 Doc du Sport | 21 juin 2022
Doc du Sport | 21 juin 2022
-
 Anne Odru | 23 juin 2022
Anne Odru | 23 juin 2022
-
 Doc du Sport | 28 juin 2022
Doc du Sport | 28 juin 2022
-
 Doc du Sport | 30 juin 2022
Doc du Sport | 30 juin 2022
Natation et activité physique adaptée à la grossesse au premier trimestre
-
 Doc du Sport | 12 juillet 2022
Doc du Sport | 12 juillet 2022
-
 Dr Stéphane Cascua | 14 juillet 2022
Dr Stéphane Cascua | 14 juillet 2022
-
 Doc du Sport | 4 août 2022
Doc du Sport | 4 août 2022
-
 Anne Odru | 9 août 2022
Anne Odru | 9 août 2022
Laetitia Bernard: « J’ai à la fois une pratique sportive et cyclotouriste. »
-
 Dr Stéphane Cascua | 11 août 2022
Dr Stéphane Cascua | 11 août 2022
- Doc du Sport | 16 août 2022
-
 Doc du Sport | 18 août 2022
Doc du Sport | 18 août 2022
-
 Doc du Sport | 23 août 2022
Doc du Sport | 23 août 2022
-
 Doc du Sport | 25 août 2022
Doc du Sport | 25 août 2022
-
 Doc du Sport | 30 août 2022
Doc du Sport | 30 août 2022
-
 Doc du Sport | 10 octobre 2022
Doc du Sport | 10 octobre 2022
-
 Doc du Sport | 11 octobre 2022
Doc du Sport | 11 octobre 2022
-
 Dr Stéphane Cascua | 20 octobre 2022
Dr Stéphane Cascua | 20 octobre 2022
-
 Doc du Sport | 21 octobre 2022
Doc du Sport | 21 octobre 2022
-
 Doc du Sport | 27 octobre 2022
Doc du Sport | 27 octobre 2022
-
 Dr Stéphane Cascua | 2 novembre 2022
Dr Stéphane Cascua | 2 novembre 2022
-
 Anne Odru | 15 novembre 2022
Anne Odru | 15 novembre 2022
Les troubles musculo-squelettiques: pathologies les plus fréquentes en endurance
-
 Anne Odru | 18 novembre 2022
Anne Odru | 18 novembre 2022
-
 Anne Odru | 22 novembre 2022
Anne Odru | 22 novembre 2022
-
 Anne Odru | 24 novembre 2022
Anne Odru | 24 novembre 2022
-
 Anne Odru | 29 novembre 2022
Anne Odru | 29 novembre 2022
-
 Anne Odru | 1 décembre 2022
Anne Odru | 1 décembre 2022
-
 Dr Stéphane Cascua | 6 décembre 2022
Dr Stéphane Cascua | 6 décembre 2022
-
 Dr Stéphane Cascua | 8 décembre 2022
Dr Stéphane Cascua | 8 décembre 2022
-
 Dr Stéphane Cascua | 13 décembre 2022
Dr Stéphane Cascua | 13 décembre 2022
-
 Doc du Sport | 15 décembre 2022
Doc du Sport | 15 décembre 2022
-
 Anne Odru | 20 décembre 2022
Anne Odru | 20 décembre 2022
-
 Anne Odru | 22 décembre 2022
Anne Odru | 22 décembre 2022
-
 Doc du Sport | 3 janvier 2023
Doc du Sport | 3 janvier 2023
-
 Anne Odru | 5 janvier 2023
Anne Odru | 5 janvier 2023
-
 Dr Stéphane Cascua | 10 janvier 2023
Dr Stéphane Cascua | 10 janvier 2023
-
 Dr Stéphane Cascua | 12 janvier 2023
Dr Stéphane Cascua | 12 janvier 2023
-
 Anne Odru | 17 janvier 2023
Anne Odru | 17 janvier 2023
-
 Dr Stéphane Cascua | 19 janvier 2023
Dr Stéphane Cascua | 19 janvier 2023
-
 Anne Odru | 24 janvier 2023
Anne Odru | 24 janvier 2023
-
 Anne Odru | 26 janvier 2023
Anne Odru | 26 janvier 2023
-
 Doc du Sport | 31 janvier 2023
Doc du Sport | 31 janvier 2023
-
 Dr Stéphane Cascua | 2 février 2023
Dr Stéphane Cascua | 2 février 2023
La commotion cérébrale au ski: une amnésie à ne pas oublier !
-
 Dr Stéphane Cascua | 7 février 2023
Dr Stéphane Cascua | 7 février 2023
-
 Dr Stéphane Cascua | 9 février 2023
Dr Stéphane Cascua | 9 février 2023
-
 Doc du Sport | 14 février 2023
Doc du Sport | 14 février 2023
-
 Doc du Sport | 16 février 2023
Doc du Sport | 16 février 2023
Aurélien Ducroz : « La mer m’a aidé à devenir meilleur skieur »
-
 Anne Odru | 21 février 2023
Anne Odru | 21 février 2023
Marie-Laure Brunet: « le biathlon m’a aidée à me structurer »
-
 Anne Odru | 23 février 2023
Anne Odru | 23 février 2023
Le tennis sous toutes ses formes, une multipratique accessible à tous
-
 Anne Odru | 28 février 2023
Anne Odru | 28 février 2023
-
 Doc du Sport | 18 avril 2023
Doc du Sport | 18 avril 2023
-
 Dr Stéphane Cascua | 20 avril 2023
Dr Stéphane Cascua | 20 avril 2023
-
 Dr Stéphane Cascua | 25 avril 2023
Dr Stéphane Cascua | 25 avril 2023
-
 Anne Odru | 27 avril 2023
Anne Odru | 27 avril 2023
-
 Anne Odru | 9 mai 2023
Anne Odru | 9 mai 2023
Yohan Durand: « Le Marathon de Paris 2024 serait l’aboutissement de ma carrière »
-
 Doc du Sport | 11 mai 2023
Doc du Sport | 11 mai 2023
-
 Dr Stéphane Cascua | 16 mai 2023
Dr Stéphane Cascua | 16 mai 2023
-
 Doc du Sport | 18 mai 2023
Doc du Sport | 18 mai 2023
-
 Dr Stéphane Cascua | 25 mai 2023
Dr Stéphane Cascua | 25 mai 2023
-
 Doc du Sport | 30 mai 2023
Doc du Sport | 30 mai 2023
-
 Dr Stéphane Cascua | 1 juin 2023
Dr Stéphane Cascua | 1 juin 2023
-
 Dr Stéphane Cascua | 6 juin 2023
Dr Stéphane Cascua | 6 juin 2023
-
 Doc du Sport | 8 juin 2023
Doc du Sport | 8 juin 2023
-
 Doc du Sport | 13 juin 2023
Doc du Sport | 13 juin 2023
-
 Dr Stéphane Cascua | 15 juin 2023
Dr Stéphane Cascua | 15 juin 2023
-
 Doc du Sport | 22 juin 2023
Doc du Sport | 22 juin 2023
-
 Doc du Sport | 13 juillet 2023
Doc du Sport | 13 juillet 2023
-
 Dr Stéphane Cascua | 18 juillet 2023
Dr Stéphane Cascua | 18 juillet 2023
-
 Dr Stéphane Cascua | 20 juillet 2023
Dr Stéphane Cascua | 20 juillet 2023
-
 Dr Stéphane Cascua | 25 juillet 2023
Dr Stéphane Cascua | 25 juillet 2023
Protéines navettes, lipomax, mécanome : la rando devient prépa physique
-
 Doc du Sport | 27 juillet 2023
Doc du Sport | 27 juillet 2023
-
 Dr Stéphane Cascua | 12 septembre 2023
Dr Stéphane Cascua | 12 septembre 2023
Le parcours de musculation: le renforcement pour votre endurance
-
 Anne Odru | 14 septembre 2023
Anne Odru | 14 septembre 2023
-
 Doc du Sport | 19 octobre 2023
Doc du Sport | 19 octobre 2023
-
 Doc du Sport | 24 octobre 2023
Doc du Sport | 24 octobre 2023
-
 Dr Stéphane Cascua | 26 octobre 2023
Dr Stéphane Cascua | 26 octobre 2023
L’arthropathie acromio-claviculaire : une blessure emblématique de la muscu
-
 Anne Odru | 31 octobre 2023
Anne Odru | 31 octobre 2023
-
 Dr Stéphane Cascua | 2 novembre 2023
Dr Stéphane Cascua | 2 novembre 2023
-
 Dr Stéphane Cascua | 7 novembre 2023
Dr Stéphane Cascua | 7 novembre 2023
-
 Dr Stéphane Cascua | 9 novembre 2023
Dr Stéphane Cascua | 9 novembre 2023
-
 Dr Stéphane Cascua | 14 novembre 2023
Dr Stéphane Cascua | 14 novembre 2023
-
 Dr Stéphane Cascua | 16 novembre 2023
Dr Stéphane Cascua | 16 novembre 2023
TRAIL: la douleur sur le côté du bassin, une blessure de devers…
-
 Anne Odru | 21 novembre 2023
Anne Odru | 21 novembre 2023
-
 Doc du Sport | 23 novembre 2023
Doc du Sport | 23 novembre 2023
-
 Anne Odru | 28 novembre 2023
Anne Odru | 28 novembre 2023
-
 Anne Odru | 30 novembre 2023
Anne Odru | 30 novembre 2023
-
 Doc du Sport | 14 décembre 2023
Doc du Sport | 14 décembre 2023
Courez le Schneider Electric Marathon de Paris avec un dossard solidaire !
-
 Doc du Sport | 19 décembre 2023
Doc du Sport | 19 décembre 2023
-
 Anne Odru | 21 décembre 2023
Anne Odru | 21 décembre 2023
-
 Dr Stéphane Cascua | 26 décembre 2023
Dr Stéphane Cascua | 26 décembre 2023
-
 Anne Odru | 28 décembre 2023
Anne Odru | 28 décembre 2023
-
 Doc du Sport | 2 janvier 2024
Doc du Sport | 2 janvier 2024
Les conseils pour se (re)mettre à une activité physique sans se blesser
-
 Anne Odru | 4 janvier 2024
Anne Odru | 4 janvier 2024
Bouge ! Ta Classe, un projet sportif et collaboratif en milieu scolaire
-
 Doc du Sport | 9 janvier 2024
Doc du Sport | 9 janvier 2024
-
Anne Odru | 30 janvier 2024
Nathalie Péchalat, une championne au service des enfants malades
-
 Dr Stéphane Cascua | 19 février 2024
Dr Stéphane Cascua | 19 février 2024
-
 Doc du Sport | 22 février 2024
Doc du Sport | 22 février 2024
Le ski de randonnée une pratique polymorphe pour des bienfaits multiples
-
 Doc du Sport | 27 février 2024
Doc du Sport | 27 février 2024
-
 Doc du Sport | 29 février 2024
Doc du Sport | 29 février 2024
La maladie d’Osgood-Schlatter,quand le genou est trop sollicité
-
 Dr Stéphane Cascua | 5 mars 2024
Dr Stéphane Cascua | 5 mars 2024
-
 Doc du Sport | 5 avril 2024
Doc du Sport | 5 avril 2024
Marathon pour Tous de Paris 2024 : la mythique épreuve des Jeux ouverte au grand public !
-
 Anne Odru | 9 avril 2024
Anne Odru | 9 avril 2024
-
 Anne Odru | 11 avril 2024
Anne Odru | 11 avril 2024
Julie ROBVEILLE : « J’ai préféré courir un marathon plutôt que de finir en chaise roulante »
-
 Dr Stéphane Cascua | 7 mai 2024
Dr Stéphane Cascua | 7 mai 2024
-
 Dr Stéphane Cascua | 9 mai 2024
Dr Stéphane Cascua | 9 mai 2024
-
 Anne Odru | 14 mai 2024
Anne Odru | 14 mai 2024
-
 Dr Stéphane Cascua | 16 mai 2024
Dr Stéphane Cascua | 16 mai 2024
Sportifs: connaissez-vous la poussée d’arthrose du sportif ?
-
 Doc du Sport | 21 mai 2024
Doc du Sport | 21 mai 2024
-
 Dr Stéphane Cascua | 23 mai 2024
Dr Stéphane Cascua | 23 mai 2024
-
 Dr Stéphane Cascua | 28 mai 2024
Dr Stéphane Cascua | 28 mai 2024
-
 Dr Stéphane Cascua | 20 juin 2024
Dr Stéphane Cascua | 20 juin 2024
-
 Doc du Sport | 9 juillet 2024
Doc du Sport | 9 juillet 2024
-
 Doc du Sport | 11 juillet 2024
Doc du Sport | 11 juillet 2024
-
 Doc du Sport | 16 juillet 2024
Doc du Sport | 16 juillet 2024
-
 Doc du Sport | 30 juillet 2024
Doc du Sport | 30 juillet 2024
-
 Muriel Hatem | 1 août 2024
Muriel Hatem | 1 août 2024
-
 Dr Stéphane Cascua | 6 août 2024
Dr Stéphane Cascua | 6 août 2024
-
 Dr Stéphane Cascua | 8 août 2024
Dr Stéphane Cascua | 8 août 2024
Après une blessure, les champions reprennent-ils plus vite ?
-
 Anne Odru | 13 août 2024
Anne Odru | 13 août 2024
-
 Dr Stéphane Cascua | 15 août 2024
Dr Stéphane Cascua | 15 août 2024
-
 Doc du Sport | 20 août 2024
Doc du Sport | 20 août 2024
-
 Anne Odru | 22 août 2024
Anne Odru | 22 août 2024
-
 Dr Stéphane Cascua | 27 août 2024
Dr Stéphane Cascua | 27 août 2024
-
 Anne Odru | 29 août 2024
Anne Odru | 29 août 2024
-
 Anne Odru | 30 août 2024
Anne Odru | 30 août 2024
Ultra-trail: l’hygiène de base vs nutrition pour éviter les troubles gastriques
-
 Anne Odru | 3 septembre 2024
Anne Odru | 3 septembre 2024
-
 Anne Odru | 5 septembre 2024
Anne Odru | 5 septembre 2024
L’épidémiologie travail de recherche sur les aspects gynécologiques en ultra-trail
-
 Dr Stéphane Cascua | 10 septembre 2024
Dr Stéphane Cascua | 10 septembre 2024
-
 Dr Stéphane Cascua | 22 octobre 2024
Dr Stéphane Cascua | 22 octobre 2024
-
 Dr Stéphane Cascua | 24 octobre 2024
Dr Stéphane Cascua | 24 octobre 2024
Syndrome de l’angulaire : quand la sportive souffre de l’immobilité !
-
 Anne Odru | 15 novembre 2024
Anne Odru | 15 novembre 2024
Amandine Ferrato : « L’idée est de faire mieux, pas de faire plus »
-
 Doc du Sport | 19 novembre 2024
Doc du Sport | 19 novembre 2024
L’hypothermie dans les activités outdoor, plus qu’un simple coup de froid !
-
 Dr Stéphane Cascua | 17 décembre 2024
Dr Stéphane Cascua | 17 décembre 2024
Le syndrome de la savonnette: une douleur de cheville chez le coureur
-
 Dr Stéphane Cascua | 20 décembre 2024
Dr Stéphane Cascua | 20 décembre 2024
-
 Anne Odru | 27 décembre 2024
Anne Odru | 27 décembre 2024
-
 Dr Stéphane Cascua | 17 janvier 2025
Dr Stéphane Cascua | 17 janvier 2025
-
 Dr Stéphane Cascua | 24 janvier 2025
Dr Stéphane Cascua | 24 janvier 2025
-
 Anne Odru | 28 janvier 2025
Anne Odru | 28 janvier 2025
-
 Dr Stéphane Cascua | 31 janvier 2025
Dr Stéphane Cascua | 31 janvier 2025
-
 Anne Odru | 4 février 2025
Anne Odru | 4 février 2025
-
 Doc du Sport | 7 février 2025
Doc du Sport | 7 février 2025
-
 Dr Stéphane Cascua | 11 février 2025
Dr Stéphane Cascua | 11 février 2025
-
 Doc du Sport | 18 février 2025
Doc du Sport | 18 février 2025
Les activités de glisse sur neige: développer ses capacités de perception et de contrôle moteur
-
 Doc du Sport | 21 février 2025
Doc du Sport | 21 février 2025
-
 Dr Stéphane Cascua | 25 février 2025
Dr Stéphane Cascua | 25 février 2025
-
 Muriel Hatem | 1 mars 2025
Muriel Hatem | 1 mars 2025
Major Mouvement : « Notre corps nous fournit gratuitement un remède, allons le chercher ! »
-
 Dr Stéphane Cascua | 4 mars 2025
Dr Stéphane Cascua | 4 mars 2025
-
 Muriel Hatem | 7 mars 2025
Muriel Hatem | 7 mars 2025
-
 Dr Stéphane Cascua | 11 mars 2025
Dr Stéphane Cascua | 11 mars 2025
-
 Doc du Sport | 14 mars 2025
Doc du Sport | 14 mars 2025
-
 Doc du Sport | 14 mars 2025
Doc du Sport | 14 mars 2025
-
 Dr Stéphane Cascua | 11 mars 2025
Dr Stéphane Cascua | 11 mars 2025
-
 Muriel Hatem | 7 mars 2025
Muriel Hatem | 7 mars 2025
-
 Dr Stéphane Cascua | 4 mars 2025
Dr Stéphane Cascua | 4 mars 2025
-
 Muriel Hatem | 1 mars 2025
Muriel Hatem | 1 mars 2025
Major Mouvement : « Notre corps nous fournit gratuitement un remède, allons le chercher ! »
-
 Dr Stéphane Cascua | 25 février 2025
Dr Stéphane Cascua | 25 février 2025
-
 Doc du Sport | 21 février 2025
Doc du Sport | 21 février 2025
-
 Doc du Sport | 18 février 2025
Doc du Sport | 18 février 2025
Les activités de glisse sur neige: développer ses capacités de perception et de contrôle moteur
-
 Dr Stéphane Cascua | 11 février 2025
Dr Stéphane Cascua | 11 février 2025
-
 Doc du Sport | 7 février 2025
Doc du Sport | 7 février 2025
-
-
-
 Doc du Sport | 19 juin 2020
Doc du Sport | 19 juin 2020
-
 Dr Stéphane Cascua | 18 décembre 2018
Dr Stéphane Cascua | 18 décembre 2018
Tendinite et protocole de Stanish: des douleurs pour soigner vos tendons !
-
 Dr Marc Rozenblat | 9 janvier 2019
Dr Marc Rozenblat | 9 janvier 2019
Utilisation du plasma riche en plaquettes (PRP) en Traumatologie du Sport
-
 Dr Stéphane Cascua | 5 novembre 2019
Dr Stéphane Cascua | 5 novembre 2019
Entraînement – la séance au seuil: tout ce que vous devez connaître
-
 Dr Stéphane Cascua | 7 janvier 2019
Dr Stéphane Cascua | 7 janvier 2019
-
 Anne Odru | 14 janvier 2019
Anne Odru | 14 janvier 2019
-
 Dr Stéphane Cascua | 23 janvier 2019
Dr Stéphane Cascua | 23 janvier 2019
Du gras pour maigrir et pour courir: le processus épigénétique
-
 Dr Stéphane Cascua | 11 octobre 2019
Dr Stéphane Cascua | 11 octobre 2019
-
 Dr Stéphane Cascua | 14 novembre 2019
Dr Stéphane Cascua | 14 novembre 2019
La brasse: une nage excellente pour votre condition physique
-
 Doc du Sport | 6 décembre 2019
Doc du Sport | 6 décembre 2019
-
 Doc du Sport | 14 mars 2025
Doc du Sport | 14 mars 2025
-
Copyright © Médiathlète






![@DrMichelCymes : "Ne pas faire d'activité physique peut tuer..."
En tant que médecin et ambassadeur santé de Paris 2024, Michel Cymes se bat pour que le sport devienne une priorité pour tous les Français, en particulier les seniors.
Dans notre interview, il explique :
- Pourquoi les médecins doivent être plus proactifs sur l'activité physique.
- Les bienfaits incroyables du sport sur le cerveau, les os et les muscles.
- Comment adapter sa pratique sportive en vieillissant (il donne l'exemple !).
Un message essentiel pour vivre plus longtemps et en meilleure santé. Lisez l'interview complète dans notre dernier article [Lien dans la bio]
#bienetre #sante #sport #vieillissement #prevention #medecine #activitéphysique #seniors #MichelCymes #Paris2024 #conseilsanté](https://www.docdusport.com/wp-content/uploads/2022/08/483451750_18122453476434863_6366081279036306484_n.jpg)
![Les femmes jonglent entre travail et famille… Les sportives, elles, en ajoutent un troisième : l’entraînement ! Mais à vouloir tout mener de front avec perfection, on finit par s’épuiser. 😰
👉 Pourquoi viser "juste bien" est souvent plus efficace que la perfection ?
👉 Comment trouver l’équilibre entre sport, vie pro et perso sans s’épuiser ?
@docteurstephanecascua, médecin du sport, vous explique pourquoi trop d’exigence peut être délétère et vous donne les clés pour performer sans s’effondrer. 💡💪
👉 Vous êtes une femme sportive active, qui jongle entre sa vie professionnelle, sa vie familiale et son entraînement sportif, notre article à découvrir sur docdusport.com est fait pour vous ! [lien dans la bio]
#SportEtVie #ÉquilibreDeVie #PerformanceSansÉpuisement #SportAuFéminin](https://www.docdusport.com/wp-content/uploads/2022/04/482949198_18122158813434863_8118589032475225280_n.jpg)







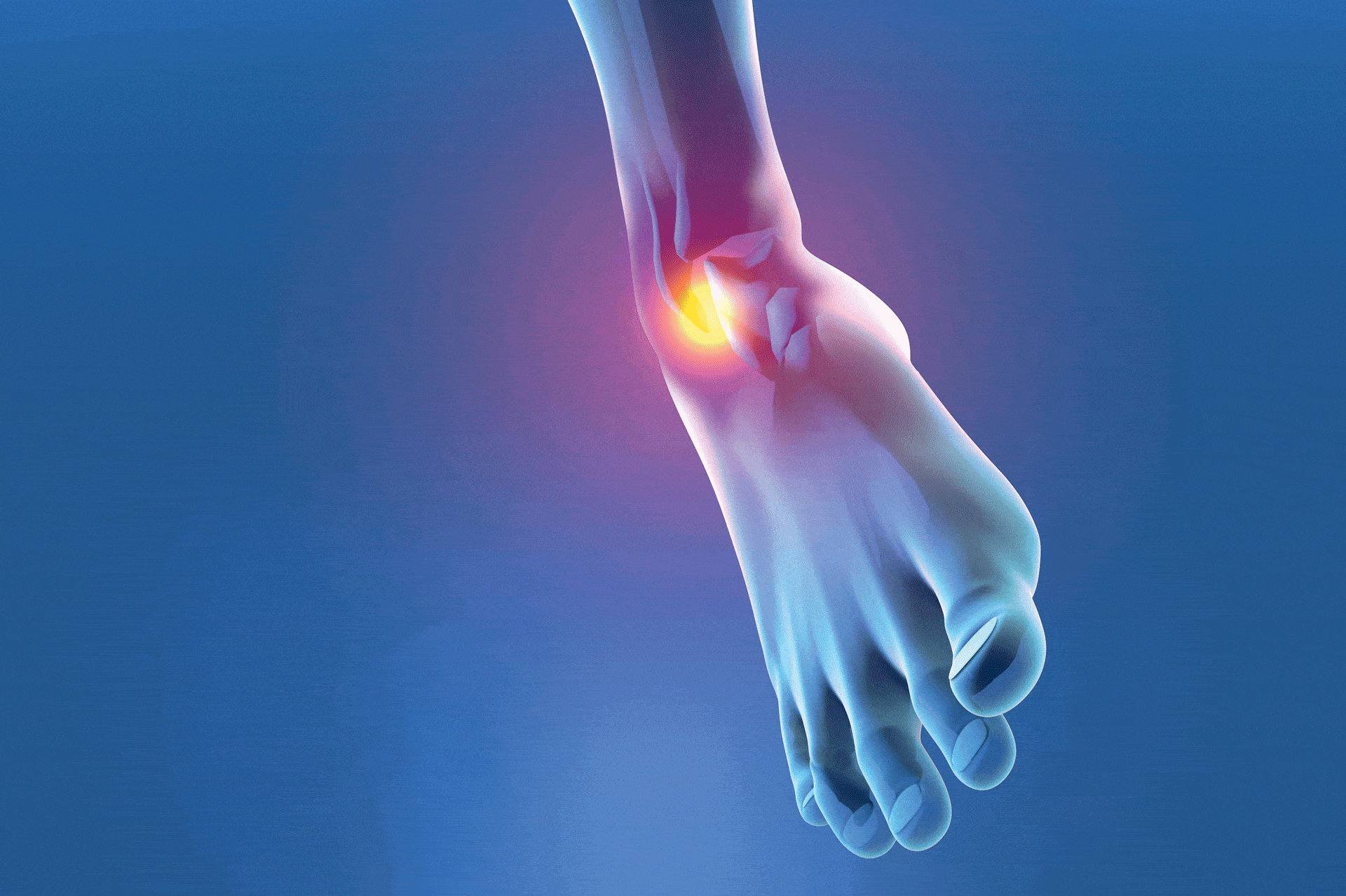
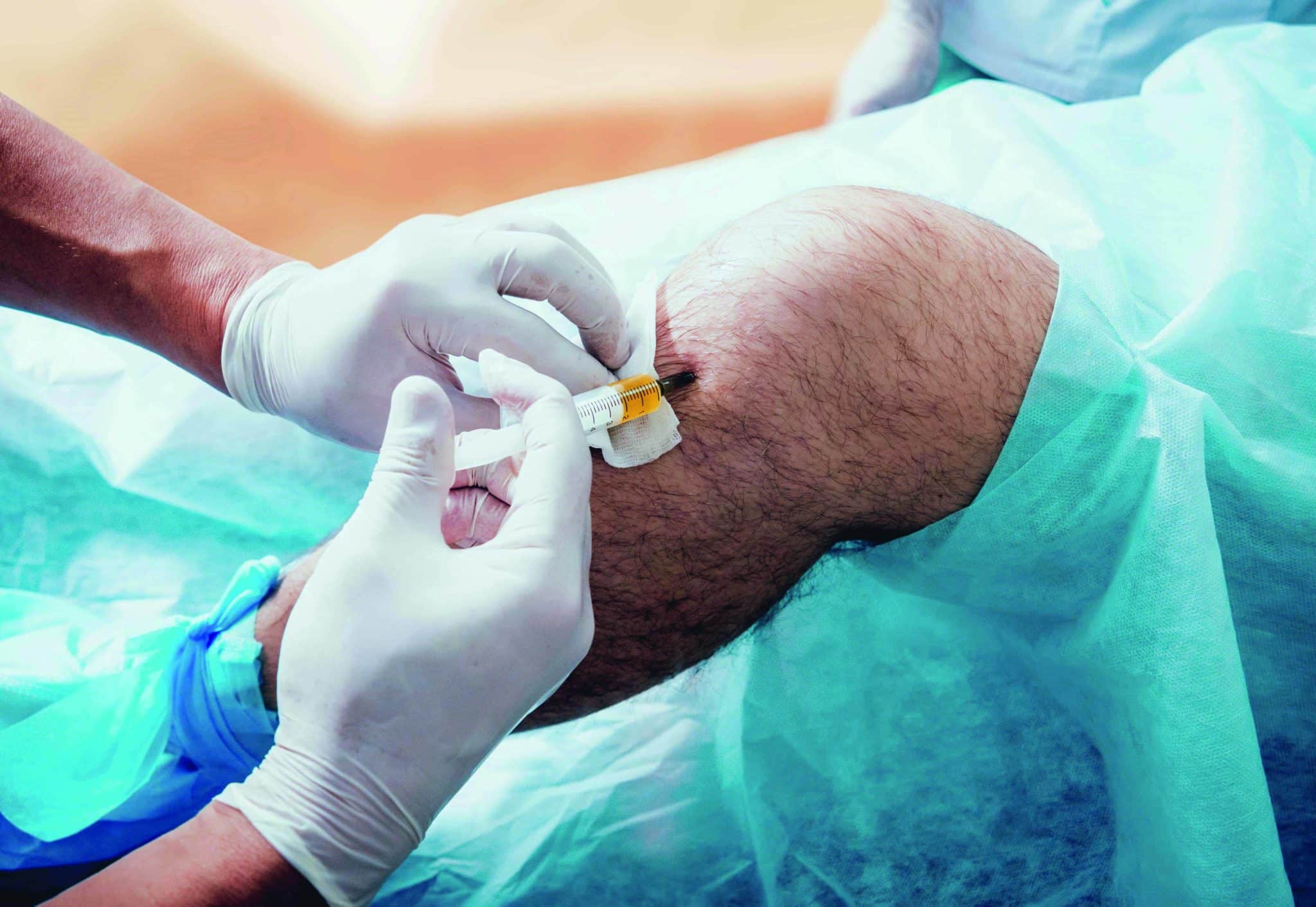














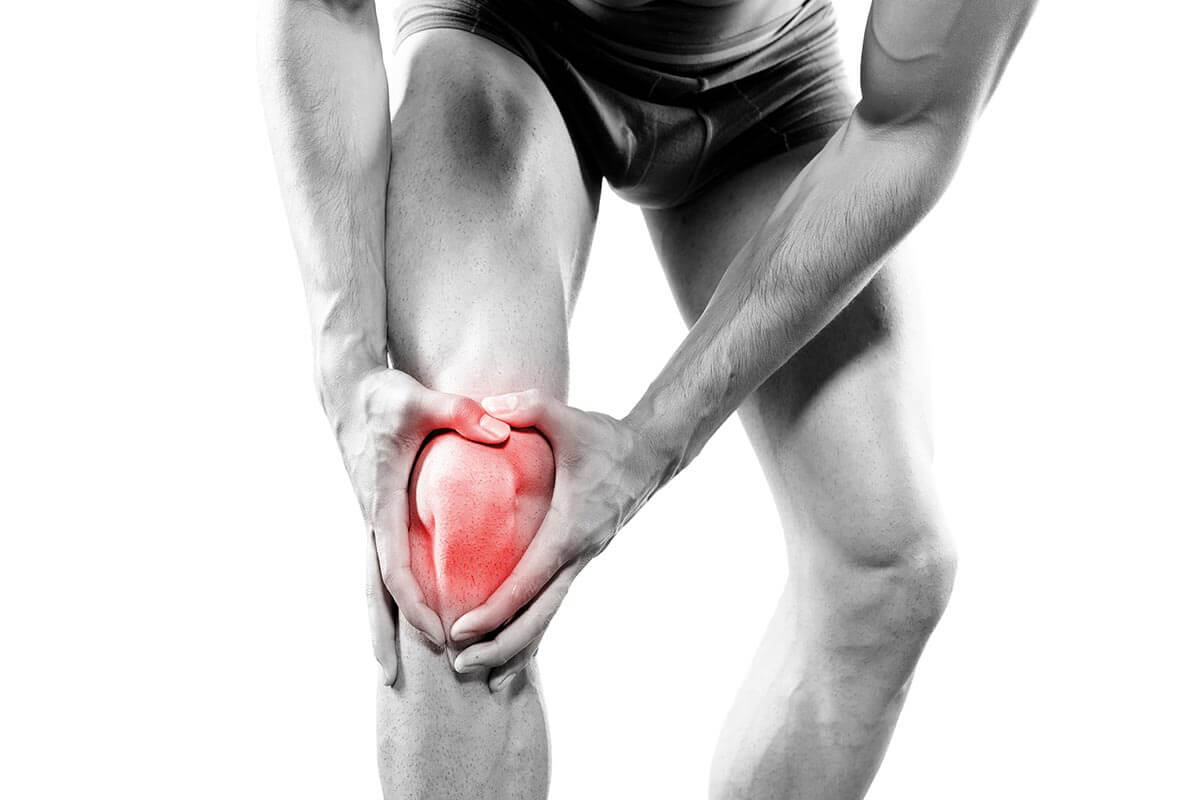





































































































































































































































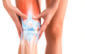















































































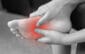






















































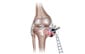











































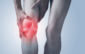






0 comments